Çağdaş sağlık bilimi toplumsal sorumluluk taşır ve insana tümelci yaklaşır. Tümelci sağlık bakışı insanı iyi ya da hasta olarak ayırmaksızın, bir bütün olarak ele alır. Karşıt gibi görünen bu iki olgu gerçekte her zaman iç içedir. Sağlam görünen, günlük yaşamını ve işini sürdüren bir insanın aynı zamanda böbrek taşı, diş çürüğü, hipertansiyonu, tanı almamış kanseri olabilir. Kötü durumda bir insan “hasta” iken -sözgelimi diyabeti olmasına karşın- spor yapabilir, ders verebilir, uçak yönetebilir. “Sağlam” ve “hasta” kavramları ayrıca görecelidir; kan basıncı aynı derecede yüksek ya da düşük olan bireylerden biri yataktan çıkamazken, diğeri günlük işlevlerini aksatmaksızın sürdürebilir. “Sağlam” ve “hasta” olma durumu aynı bireyde ya da toplumda birlikte görülebilir: Yeni doğum yapmış bir anne vajen yırtığına karşın son derece mutlu olabilir. Toplumlarda da aynı özellikler görülür, toplumlar da aynı anda hem iyi hem kötü olabilirler. Kanlı baskı altında, işgal edilmiş bir ülkede ölüm ve yıkım ileri derecede boyutlardayken kazanılan bir uluslararası futbol şampiyonluğu herkesi coşkulu bir sevince taşıyabilir.
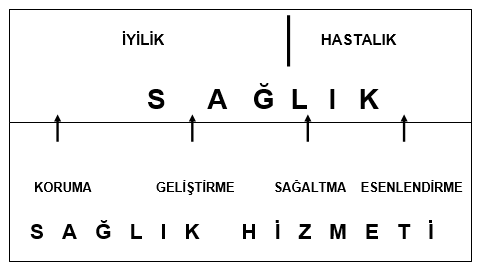
Şekil 1. Sağlık kavramı ve sağlık örgütlenme modeli
Sağlığı etkileyen etmenlerin çokluğu, karşıtlığı ve göreceliği yanında bütünlük içermeleri nedeniyle, sağlık hizmeti yapılaşmasında tümelci bir boyuta ulaşılır: Sağlık yaşama eşdeğerse, yaşamın her aşamasında sağlık hizmeti bulunmalıdır. Öyleyse sağlam, hasta, risk altında, ölü (ölüler de insan yaşamını yani sağlığı olumlu ve olumsuz etkiler) gibi kavramlar olmaksızın insan tüm yaşamında sağlık örgütünün denetiminde olmalıdır. Sağlık hizmeti sürekli olmalı, sağlamı korumalı, risk altına girenin sağlığını geliştirmeli, hastalananı sağaltmalı, -her anlamda- sakat kalanı esenlendirerek topluma kazandırmalıdır (Şekil 1). Bu tür sağlık anlayışı ve örgütlenme modeline bütüncül (ya da tümelci) yaklaşım denir.
Sağlık hizmeti
Farklı ekonomik sistemler sağlık kavramına farklı bakışlar getirir. Sağlık örgütlenmesinde de bu nedenle iki tür sağlık modeli yer alır: Hastaya odaklananlar ve insan temelli örgütlenenler.
Hasta odaklı örgütlenme modelleri kapitalist ekonomilerin seçimidir ve kâr amacıyla, hastalığın ileri teknoloji ile sağaltılmasına yönelik düzenlenirler. Aile hekimliği, sağlık sigortaları ve işletmeleştirilmiş hastaneleri araç olarak kullanırlar. Sağlığın korunması ve geliştirilmesi için çaba göstermez, hastalığın ortaya çıkmasını bekler ve sigortaların devreye girmesiyle en yüksek kazançla sağaltılmaları yoluna giderler. Sözgelimi diyette yağdan kaçınma, sigara içmeme, egzersiz yapma gibi ucuz ve koruyucu önlemler önerilmez; kişinin koroner arter atağı geçirmesi ve yaşamda tutulmasının güç ve çok pahalı olduğu “cankurtaran+acil servis”in devreye sokulması beklenir. ABD’de uygulanan 911 Acil modeli böyle bilinçli bir seçimdir ve Türkiye’de geliştirilmeye çalışılan sağlık ocağı desteksiz 112 hizmeti de bunun kötü bir kopyasıdır.
İnsanı temel alarak oluşturulan bütüncül sağlık anlayışı toplumsal örgütlenme anlayışı olan ülkelerde uygulanır ve hizmet sunma amaçlıdır. Türkiye’de “sağlık ocağı”, SSCB ve ardından Rusya Federasyonu’nda “uçastok”, Birleşik Krallık’ta “health centre”, Finlandiya’da “terveyskeskus”, İsveç’te “vårdsantral”, İsrail’de “kupatholim”, Arnavutluk’ta “ambulans”, Norveç’te “heltstation” adıyla birbirine benzer tümelci hizmeti verir. Sağlık hizmetinde çalışanların çoğunluğu sağlığın korunma ve geliştirilmesinde görev alırlar. Sağlık çalışanlarının ürettikleri hizmet sonucu hastalık gibi istenmeyen tabloların ortaya çıkışı engellenmiş olur; böylece oluşan sağlıklılık ortamı, önlemler alındığı için yangın çıkmaması, soygun yapılmaması, tren kazası olmaması gibi günlük yaşamı normal kılan gelişmelere benzetilebilir. “Bulaşıcı hastalığa yakalanmama”, “ussal bunalıma girmeme”, “erken yaşta koroner kalp hastalığından ölmeme” gibi gözle görülemeyen olumlu sonuçlar oluşur. Toplum tabanında yaygın olarak yer alan bu uygulama salt koruma ve geliştirme ile sınırlı kalmaz, sevk zinciri aracılığıyla sağaltım ve dolaylı olarak da esenlendirme merkezleri ile eklemlenir. Sağaltım hizmetinde ve büyük hastanelerde çalışan göğüs hastalıkları, genel cerrahi, onkoloji, genetik gibi farklı dalların uzmanları da bu sistemin parçasıdır ve sağaltım ve esenlendirme işlevlerinde, diğer tüm sağlık çalışanları ile işbirliği içinde görev alırlar. Bütüncül sağlık yaklaşımının amacı toplumun genelini daha sağlıklı ve mutlu kılmaktır.
Toplum Sağlığı ya da Toplum Hekimliği adlarıyla da bilinen Halk Sağlığı, bütüncül sağlık anlayışıyla donanmış, değişik disiplinlerden bilim insanlarıyla etkileşim içinde olan ve etkinlik sürdüren sağlık yaklaşımıdır. İnsan topluluklarındaki sağlık kavram, anlayış ve algılamalarının tanınması, sağlık düzeyinin ve sorunlarının belirlenmesi, risk ölçümleri yapılarak sağlık risklerinin ortaya çıkarılması ve giderilmesi konularında bilgi, düşünce ve araştırma üretir, sonuçlarını toplum yararına sunar. Uygulama aşağıdaki nitelikleri taşır:
Nüfusa dayalıdır: Sağlık hizmeti planlanırken, sınırları belirlenmiş bir nüfusa hizmet edecek biçimde düzenlenir. Sınırları net olarak çizilmiş bir coğrafyada belirlenmiş nüfusun yaşayan ve doğan tüm bireyleri sağlık örgütü kaydına geçirilir, tüm toplum, hasta olmadıkları zaman da, sağlık örgütü tarafından düzenli izlenir. Böylece bireyin ve ailenin yaşam koşulları ve riskleri yakından bilinir, izlenir ve hastalıkların engellenmesi sağlanır. Birey hastalandığında sağlık ocağına başvurur ve gerektiğinde üst kuruma sevk edilirse birey de, sağlık kurumları da rahat eder. Nüfusun ve özelliklerinin kayıtlı olması, sağlık sorunlarının niteliğinin saptanması, veri hesaplanarak amaç ve hedeflerin oluşturulabilmesi yönünden de çok önemlidir. Toplumun kayıtlı olduğu alanın belirli bir coğrafyada çerçevelenmesi, bölgenin beslenme alışkanlıkları, hayvancılık yapılması, vektör varlığı gibi yöresel özelliklerinin değerlendirilmesi yönünden de önem taşır.
Herkesi kapsar ve izler: Sağlık modeli sorumlu olduğu alandaki herkese hizmet sunar. Yoksul, göçer, işsiz, yaşlı, çok çocuklu, resmi dili konuşamayan gibi özel ve yüksek risk grupları sistem tarafından evlerinde aranıp izlenmezlerse hizmete ulaşamayabilir ve hizmet dışında kalabilirler. Bu nedenle nüfus düzenli aralıklarla evlerde kaydedilir ve başta toplumsal gereksinmeleri açısından evde ebe-hemşire, gerektiğinde hekim tarafından izlenir.
Tümelcidir: Sağlık hizmeti sunumu yalnızca hasta olanları sağaltmak anlamına gelmez. Toplumun tüm bireylerini sağlam olduklarında koruma (iyi besleme, aşılama,..), risk altına girdiklerinde sağlığını geliştirme (gebeliği izleme, mesleksel riski olanları izleme, diyet ve egzersiz eğitimi,..), hastalandığında sağaltma (antibiyotik ya da kemoterapi uygulama, tümörü cerrahi olarak çıkarma,..) ve sakat kaldığında esenlendirme(şizofreni topluma kazandırma, lepralıyı uygun işte çalıştırma,..) sağlık hizmetinin birbirinden ayrılamaz dört ögesidir.
Ekiple yürütülür: Tümelci yaklaşımın gereği olarak tüm sağlık hizmetlerini birlikte ve bütüncül sunacak bir ekip oluşturulur ve birincil hizmette koruma, geliştirme, sağaltma ve esenlendirme ekip paylaşımı ile yürütülür. Ekip anlayışı disiplerarası da uygulanır; sözgelimi bulaşıcı hastalıkta veterinerlik hizmetleriyle tümleşme bulaşıcı hastalık savaşımının olmazsa olmaz koşuludur.
Ulaşılabilirdir: Tüm dünyada sağlık hizmetinden yararlanma araştırmaları hizmet almayı etkileyen en önemli etkenin önce yakınlık olduğunu göstermektedir. Kültürel erişilebilirliğe de özen gösterilmeli, resmi dili konuşamayanların iletişim kurmalarını sağlayacak önlemler alınmalıdır.
Ücretsizdir: Sağlık kurumuna başvuruyu etkileyen ikinci etken olan ücret ödenmesi özellikle yüksek risk gruplarını hizmet alımından kaçırır, sağlıksızlığın sürmesine ve ölümlere yol açar. Sağlık hizmetinin finansmanı, kişilerin gelirleri oranında ödediği ve gerek duyduğu ölçüde hizmet aldığı vergi havuzu sistemi ile yürütülür. Sosyalleştirme yasası hizmetin tüm aşamalarının ücretsiz sunulmasını güvenceye almıştır.
Eşitlikçidir: Toplumu oluşturan bireyin en temel ve engellenemez hakkı, yaşam hakkıdır. Yaşam hakkı herkese, gerek duyduğu ölçüde ve gerek duyduğu yerde sağlık hizmeti veren bir modelle sağlanabilir.
Önceliklidir: Sağlık hizmeti herkese eşit yaklaşır, sağlık sorunlarını saptadığı bireylerden kendisi, çevresi ve toplum için önemli tehlikeler yaratabilecek olanları seçerek hizmet alımında öncelik tanır. Besin özdekleri üreten ve satanlardan düzenli örnek alınması, diyabetik anne adaylarının daha sık ve özenle izlenmesi öncelikli bakıma örneklerdir.
Sevk zinciri içerir: Sevk zinciri, ilk başvurunun bağlı olunan sağlık kuruluşuna yapılması ve gerektiğinde bu kuruluşça bir üst kuruma gönderilmesini sağlamak amacıyla oluşturulur. Sağlık ocağına başvuranların yüzde doksanından fazlasının tanısı konabilir ve sağaltım hizmeti verilebilir. Geri kalanlar daha ileri inceleme ve sağaltım yöntemleri için önceden belirlenmiş bir kural dizisi içerisinde ve bir geri bildirim formu aracılığıyla üst kurumlara gönderilir. Üst kurumlardan uzmanların ilk basamakla kuracağı ilişki ve eğitime yönelik iletim hem bireyin sağlık sorununun giderilmesine, hem de geribildirim aracılığıyla ekibin hizmetiçi eğitimine yarar sağlar.
Tek başlıdır: Sağlık hizmeti tek elden planlanır ve denetlenir. Yasalar tüm kurumların sağlık hizmeti açısından denetlenmeleri ödevini Sağlık Bakanlığı’na vermiştir.
Toplumun gereksinmelerine yöneliktir: Sağlık hizmetinin ilk ödevi toplumun sağlık durumunu ve kendine özgü sağlık sorunlarını saptamaktır. Toplum genç/yaşlı, yoksul/varsıl, enfekte/sağlam olabileceği gibi, yöresel ve kültürel özellikleri de farlılık gösterir. Her toplumda ayrı olmak üzere yaşlıların dejeneratif sorunları, yüksek bebek ölümlülüğü, aile evliliklerine bağlı kalıtsal hastalıklar, HIV enfeksiyonunun yaygın yıkımı görülebilir. Her toplumun sağlık örgütlenme modeli o toplumun özel sorunlarına ve bunların çözümlenmesinde yararlanılacak yerel, kültürel, siyasal ve ekonomik farklılıklara bağlı olarak değişir. Toplum temel örgütlenme ilkeleri çerçevesinde özgün yapısını kurmalı ve sağlık çalışanlarını aynı çerçevede eğiterek topluma katmalıdır. Bebeklerin ishalli hastalıklardan ölmekte olduğu bir toplumda kanser genetiği üzerine yoğunlaşmış bir hastane kurmak ve sağlık çalışanlarını bu bilgi ile donatmak topluma yarar sağlamaz; böyle bir toplumda halkın eğitimini ve mühendislik hizmetlerini öne çıkaracak bir yapılanma ve ekiple uyum içinde olacak sağlık çalışanının yetiştirilmesi gerekir.
Toplum denetimli olmalıdır: Hizmeti alan toplum, sağlığı sunan sistemi hem yerel, hem merkezsel olarak denetler, sunduğu geri bildirimlerle besler ve yönlendirir. Hizmet sunumu ödevinin yerel yönetimlere devredilmesi yeterli değildir; özelleştirme ve taşeronlaştırma sonucu yoksulluğun, rüşvet ve yolsuzluğun yaygın olduğu toplumlarda önemli sakıncalar da içerir. Yönetim ve denetimin geliştirilebilmesi için toplumun kul olma anlayışından kurtulması, kendini yönetecek özellikleri kazanması ve niteliklerini örgütlü olarak kullanabilmesi gerekir. Tanımlanan sistem, demokrasiolarak adlandırılır. İnsanların üst solunum yolu enfeksiyonlarından korunmak için kalabalık yaşam ve ulaşım koşullarından kurtarılmayı, bağırsak enfeksiyonlarından uzak durmak için su kesintilerine gidilmemesini, kanserden korunmak için ekosisteme özen gösterilmesini isteme hakları demokrasinin gereğidir.
Sağlık ocağı
Toplumsal kaygı ve amaçları olan bütüncül sağlık anlayışı içinde sağlık ocağı özel bir nitelik taşır. Yapılanması ve işlevselliğini belirleyen ögeler toplumsal devinimlerdir. Sağlık yaşamla özdeştir, sağlığı oluşturan unsurlar toplumsal yapının içindeki sonsuz sayıda oluşum ve etkileşimdir. Toplumun sağlık sorunlarını belirlemek, öncelikleri ve beklentileri saptamak, çözümleri toplum katılımıyla düzenlemek gerekir; bunun için de toplumla yakın iletişim zorunludur. Sağlık ocağı nüfusa yönelik planlanır ve yapılanır. İçinde görev alacak ekibi de, bütüncül bakış taşıdığı bilinen pratisyen hekim yönetir.
Sağlık sorunlarının saptanması ve çözümlenmesi için toplumla yakın ve düzenli iletişimde olan bir ekip gereklidir. Anne ve çocuk sağlığı sorunları ve enfeksiyonların önemi dikkate alınarak bu kadronun çekirdeği ebe, hemşire ve sağlık memurundan oluşur. Ebeler ve hemşireler kadınları evde düzenli izler ve eğitir. Ebe eve kapıyı çalmadan, evin hanımının adını seslenerek doğrudan girebilen bir sağlık çalışanıdır. Sağlık memuru, erkeklere çalışma ortamlarında, köy ve mahalle kahvesinde ulaşabilir. Sağlık ocağının geniş bir salonu bulunur. Burada gereğinde hastalar oturup bekler, gereğinde filmlerle desteklenen eğitim toplantıları düzenlenir. Salonun ortasındaki küçük mutfakta hanımlara mama yapımından arabezi bağlamaya dek birçok konuda eğitim sunulur. Sağlık ocağı birden fazla yerleşim biriminden, su kaynakları ve çevre sorunlarından sorumludur. Ulaşımı sağlamak için her sağlık ocağına dörtçeker bir arazi aracı ve şöför verilmiştir. Aracın korunması ve yakıtının donmasının önlenmesi sağlık ocağı binası içinde oluşturulan garaj ile sağlanır. Ekibin 24 saat hizmet verebilmesi ve konut bulma sorunu yaşamaması için kendilerine lojman da sağlanır. Sağlık ocağı binası bulunmayan yerleşkeler nüfus ve ulaşım olanakları dikkate alınarak sağlık evi ve ebesi ile donatılır. Sağlık ocağını ve ekibini pratisyen yönetir; iki temel görevinden biri tanı ve sağaltım, diğeri ekip çalışmasının düzenlenmesidir.
Sağlık ocakları hizmetlerinin yönetimi ve hastane desteğinin sağlanması için Grup Başkanlığı Bölgesi oluşumuna gerek vardır. Bölge 50-100 bin kişilik bir alandan, böylece 10-20 sağlık ocağından oluşur. Her bölgede temel uzmanlık alanlarını içeren bölge hastaneleri yer alır. Gerek nüfus tabanlı düzenlemenin bozulmaması, gerekse siyasal etkilemelerin önlenmesi için, hem yasaya hem de 154 sayılı yönergeye açık hükümler konmuştur. Örgütlenme il tabanında yapılır, ilçe yönetimi (kaymakamlık) dilimine uyulmaz, sağlık ocakları ve bölgeler il sağlık müdürüne bağlıdır.
Ekibin yaşamsal bir gereksinmesi vardır: Eğitim. Eğitim öncelikle denetim aracılığıyla sağlanır. Hekim ekibin diğer elemanlarının günlük çalışmalarını gözlemler, izlem fişlerini kontrol eder, sağlık evlerini düzenli ziyaret ederek ebelerin etkinliklerini izler ve gelişmelerine katkıda bulunur. Tüm bu denetim süreci hizmet içi eğitim amaçlıdır. Aylık çalışmalar yazılı olarak grup başkanlığına iletilir, başkanlık çalışanları tarafından değerlendirilir, görülen eksik ve yanlışlar sağlık ocağı ve sağlık evi ziyaret edilerek giderilir. Hastane uzmanları sağlık ocağını düzenli olarak ziyaret eder, hekimle birlikte hasta değerlendirir. Pratisyenin hasta bakısı konusundaki eğitimi, sevk sistemine dayandırılmıştır. Hekim çağının olanaklarına uygun laboratuvar donanımıyla hasta bakar, tanı ve sağaltım yönünden gerekli gördüklerini Form 019 ile bağlı olduğu bölge hastanesine sevk eder, uzman tarafından hastaya ilişkin bulgu ve bilgiler aynı formla kendisine döner.
Hizmetin niteliğinin değerlendirilmesi ve geliştirilmesi ancak kayıt ile sağlanabilir. Sağlık ocağının yaşamsal elemanlarından olan tıbbi sekreter çalışmaların düzenli kaydını tutar, sağlık çalışanları ile bulgularını paylaşır, sonuçlarını bölgeye sunarak tartışır. Düzenli kayıt sağlık ocağının yalnızca güncel olmasını değil, geleceğe yönelik amaçlarını hesaplayabilmesini ve rotasını çizebilmesini de sağlar. Her sağlık ocağı nüfus yapısı, sorunları ve öncelikleri ile kendine özgüdür. Hedefleri saptayıp onlara ulaşabilmek sağlık çalışanlarına doyum sağlar, yeni hedefler oluşturmak için de güdüler.
Toplumla iç içe yaşama, ev ziyaretleri yapma ve halkın günlük ya da düğün, sünnet gibi toplu etkinliklerine katılma; sağlık ekibinin, özellikle de ebenin halkı yakından tanımasını sağlar. Toplumunu yakından tanıyan sağlık ekibinin tümelci bakış biçiminin kendisine kattığı güçle de bütünleştiğinde, toplumun sağlığına ve gelişimine daha kolay ve etkin katkıda bulunacağı açıktır.
Sağlıkta Dönüşüm
“Dönüşüm”, Türkiye’ye özgü olmayan, Dünya Ticaret Örgütü’nün “sağlık ve eğitim hizmetleri de mal gibi satılmalıdır” anlayışına uyan Dünya Bankası ve Dünya Sağlık Örgütü tarafından “reform” adı altında tüm ülkelere dayatılan bir neoliberal özelleştirme yaklaşımıdır. Küreselleşme saldırısının ilk aşaması olan “kuralsızlaştırma” amacıyla sermayenin sağlıkta atacağı önemli bir adım olarak ortaya çıkmıştır. Ülkemizde önerilen programın üç ana öğesi; 1) Prime dayalı hizmetin özel sigortalar aracılığıyla finansı, 2) Hastanelerin işletmeleştirilmesi, 3) Aile hekimliği modelidir. Prime dayalı finansta bireyler zorunlu olarak özel sigortalardan seçtikleri teminat paketini satın alır, hastalandıklarında aile hekimlerine ve hastane işletmelerine başvururlar. Önceden satın almadıkları sağlık hizmet türüne gereksinme duyarlarsa bunu ayrıca öderler. Kalp hastalığı, diyabet, kanser gibi önemli hastalıkları varsa prim satın alamazlar; bu hastalıklar satın alma işleminden sonra ortaya çıkarsa da sigortalılıkları ortadan kalkar. Ülkedeki tüm hastaneler işletmeleştirilir, yani bir yerel yönetim kurulu tarafından yönetilir. Yönetim kurulu -işletme kar amaçlı olduğundan- ağırlıklı olarak iş adamlarından oluşturulur; başta hekim olmak üzere çalışanlar da sözleşmeli olarak ve kuruma parasal getiri sağladıkları sürece çalıştırılırlar. Hiçbir sosyal güvenceleri olmadığı gibi, ücretli izin hakları da sınırlı ve koşullara bağlıdır. Üçüncü öğeyi oluşturan aile hekimliği ise aşağıdaki özellikleri taşır.
Yapaydır: Toplumsal ya da teknik bir gereksinimle ortaya çıkmış değildir, sağlığı bir hizmet olmaktan çıkarma ve kuralsızlaştırma amacıyla oluşturulmuştur. Sosyalleştirme düzeni ortadan kalkacak, sağlığı korunmayan insanlar hastalanarak karmaşa ortamında çok ve gereksiz başvurularla hekim-laboratuvar-hastane üçgeninde dolaşacak, sağlık pazarında oluşan sermayenin artmasıyla pazar payı büyüyecektir.
Nüfusa dayalı değildir: Sınırları çizilmiş ve nüfusu belirlenmiş bir topluma dayalı değildir; her yerde oturan kişi her yerde çalışan hekime kaydolabilecek, sağlık örgütünce konacak amaçlara yönelik bir hedef kalmayacaktır. Toplumun hizmet gereksinmeleri ve götürülen hizmetin katkısı ölçülmeyecek ve kaydedilmeyecektir. 2010 yılında aile hekimlerinin verilerini sağlık müdürlüklerine gönderme gereğinin kaldırılması, oluşacak boşluğun açık bir göstergesidir.
Ekiple ilgili değildir: Nüfusa dayalı olmayınca “bölge” kavramı da ortadan kalkacak, bölgeye yönelik ekip hizmetinin yerini hastalanan kişiye sağaltım uygulaması alacaktır. Aile hekimi bireysel çalışan bir hekimdir. Genellikle muayenehanesinde ya da evinde bireysel olarak çalışan özel hekim kimliği taşır. Yanında “aile sağlığı elemanı” olarak bir ebe/hemşire çalıştırabilir. Ancak bu “eleman” giderek kayıt tutan ve reçete yazan bir kişiliğe dönüşeceği için zamanla kimlik aşınımına yol açacaktır. Hekim için çok masraflı olacağından zamanla küçük bir bahşişle her işe koşacak bakkalın boş gezen oğluna yerini bırakacak, kimlik aşınımı sonucu birincil sağlık hizmetinde hekim dışında sağlıkçı kalmayacaktır.
Tümelci değil, sağaltıcıdır: Oluşan piyasada ilk amaçSağlık Bakanı’nın deyimiyle “müşteri” oluşturmak ve rekabet sağlayarak hoşnutluk yaratmaktır. Hekimin hastasının her türlü isteğini yerine getirmesi, istediği ilaçları yazıvermesi, biraz rapor almasını önermesi, hem kendisine hem hastasıne yarar sağlayacaktır.
Aile ile ilgili değildir: Hekimi seçen aile değil bireydir. Ailede anne kadın-doğumcu bir aile hekimine, baba kardiyoloğa, nine fizik tedavi uzmanına, çocukların biri psikiyatriste, biri endokrinoloğa, biri dermatoloğa kayıtlı olabilir. Bu bağlamda kullanılan ‘hekim seçme özgürlüğü’ aileye bütüncül bakışı engelleyecektir. Bireyin hekim seçme özgürlüğü doğal olarak karşıtı olan hekimin hasta seçme özgürlüğünü de getirir. Böylece hekimler kendilerine başvuran bazı kişileri seçmeme özgürlüğüne kavuşur. Sözgelimi nevrotik ya da kanser tanısı almış bir çok insan “listeleri dolmuş bulunan” hekimlere kaydolamadan, ortada kalır. Birleşik Krallık’taki aile hekimliği uygulaması bunun örnekleri ile doludur.
Sevk zincirine uygun değildir: Bir üst kuruma ve uzmana sevk, tanının kesinleştirilmesi ya da özellikli sağaltım amacıyla yapılan, hastaya yararı dışında uzmanın hekime geribildirimiyle eğitim aracı da olan uygulamadır. Bölge ve sevk anlayışının kaldırılması aile hekimliği modelinde zaten yer almayan hizmet içi eğitimin hiç olmazsa sevk aracılığıyla yapılmasını da engelleyecektir.
Kâra dayalıdır: Toplumun sağlığının geliştirilmesi ile ilgili bir kaygı gütmesi yani bir sistem yaklaşımına sahip olması beklenemez. Dayanışma değil, rekabet anlayışına dayalı çalışılması nedeniyle piyasanın acımasız yer edinme koşullarina uyumlu davranması ve topluma zarar vermesi kaçınılmazdır. “Türkiye’de aile hekimliği başlatılan illerde ne değişti?” sorusuna hekimlerin verdiği ilk yanıt genellikle -ve büyük mutlulukla, “Kazancım arttı.” ya da “Denetim kalktı.” olmaktadır. Bunun yanında aile hekimliği çok pahalı ve israfa neden olan bir modeldir. Her aile hekiminin ayrı muayenehane açacağı ve donatacağı; özellikle röntgen, ultrasonografi gibi tıbbi aygıtlar açısından gereksiz örtüşmeler yaşanacağı; hastanın hekimler ve laboratuvarlar arasında “paslaşılacağı” dikkate alınırsa, harcamalarda doğrudan bir artış olacağını kestirmek güç değildir. Pazar ekonomisinde pahalı teknolojnin çok ve gereksiz kullanılacağını kestirmek de hiç güç değildir.
Yeni pazar yaratacaktır: Sağlık -özellikle kötü niyetli kullanıldığında- çok büyük bir pazar ve kâr potansiyeli taşır. Kapitalist ekonominin ana finans unsuru olan bankacılık, bünyesindeki sigorta kuruluşları aracılığıyla kar kaynağını çok iyi kullanır. Oluşturulan sağlık pazarı, yarattığı mesleksel risk ve onun doğurduğu hukuksal sorunlar sonucu ABD’de çok büyük bir sağlık sigortası ve hukuk piyasası oluşturmuştur. Yeni çıkarılan “zorunlu mesleksel mali sorumluluk sigortası” ABD’ye benzer yeni bir pazar hazırlığının temeli olarak görülmelidir.
Kişiye yönelik koruyucu hizmet yanlıştır: Koruyucu hizmetlerde kişiye ve topluma yönelik olarak ayırım yapılamaz. Koruyucu hizmet toplumsal yarar gözetilerek yapılır. Sözgelimi bağışıklama hem kişiye, hem topluma yönelik bir koruyucu hizmettir. Bulaşıcı hastalık görülen bir birey -toplumsal yararı gözetilerek- bir yandan sağaltılırken bir yandan da hem aile bireyleri hem de toplum bağışıklanır, su arıtılır ve klorlanır, diğer çevresel önlemler alınır. Kişiye yönelik koruyucu hizmet sağlayacağı söylenen aile hekiminin tümelci anlayışı olmadığı gibi, salt bireye yönelik koruma anlayışı toplumda onarılmaz yaralar açar.
Yüksek ücret gerçek dışıdır: Modelde gerçek amaç hekime ücret ödememek, hekimin ücretini serbest piyasa koşulları içinde kendisinin kazanmasını sağlamak, sağlığı kamu hizmeti olmaktan çıkarmaktır. Devlet artık sözleşmeli hekimler çalıştıracak, iş güvencesi ve sosyal hakları olmayan bir kitle yaratacaktır. Sözleşmeli çalışmada sendika, toplu sözleşme ve grev hakkı olmaması aile hekimini tümüyle savunmasız bırakmaktadır. İş güvencesi olmayan ve işsizlik korkusuyla giderek daha düşük ücretle çalıştırılacak bir hekim kitlesi yaratılmaktadır.
Başka ülkelerde aile hekimliği
Sağlık örgütlenmeleri her ülkenin amaçlarına, koşul ve olanaklarına göre değişik modellerle düzenlenir. Hiçbir ülkenin modeli diğer bir ülkeye ne finansman ne de uygulama açısından benzer. Aile hekimi daha çok Batı ve Orta Avrupa’nın varsıl ekonomik yapısına dayalı, prim ödeyebilen toplumlara özgü, genellikle kayıtlı kişi ya da baktığı hasta başına ücret alan bir hekimdir. ABD’de örgütlü olarak oluşturulmamış, sağlıkta amaçlanan kâra dayalı karmaşa ortamında kendiliğinden yerini almıştır. ABD’de bugün süren sağlık eşitsizliklerinin ve inanılmaz boyutlardaki sağlık hizmeti yoksunluğunun, 50 milyondan fazla kişinin hiçbir sağlık güvencesi olmamasının altında aile hekimliği uygulaması yatmaktadır. Birleşik Krallık’ta Aile Hekimliği, toplumcu bir yaklaşım olan Ulusal Sağlık Hizmeti’nin kuruluşu sırasında Britanya Hekimler Birliği’nin geleneksel ve tutucu baskıları sonucu hekimleri savunma içgüdüsüyle oluşmuş, hiçbir zaman ekip çalışmasına gitmemiş, tümüyle sağaltıcı hekimlik üzerine kurulu bir modeldir. Evindeki muayenehanesinde ya da sağlık ocağından kiraladığı bir odada işlev görür, çoğunlukla evde hasta bakar, her yıl kendine kayıtlı kişi sayısı kadar ücret alır. Kanada’da var olan ulusal sağlık sisteminde yer alan aile hekimi ülkenin sağlık sisteminin ABD baskısı altındaki değişimine uygun olarak salt sağaltıma yönelmekte, hekime kayıtlı olan kişilerin hekimlerin kayıtsızlığı konusundaki yakınmaları giderek artmaktadır. Almanya sosyal sigorta ile bağlantılı ve bu yüzden aşırı ve gereksiz kullanıma açık, oldukça pahalı bir sistem yaratmış, aile hekimlerini sigorta kârına ortak etmiştir. Aile hekimleri koydukları tanı ve yaptıkları girişimlere karşılık puan toplar ve karşılığında para alırlar; bazı hastalıklar ya da hastalar değersiz bulunduğunda aile hekiminin ilgisini çekmez. Benzer konum başka bir açıdan Birleşik Krallık’ta da yaşanır, bazı “kötü” tanı almış (örneğin kanserli) hastalar kendilerine bakacak aile hekimi bulamaz. Belçika’da “performans” ön plândadır; hekim hastayla görüşmeye başlarken kronometreyi başlatmak ve bitirince durdurmak zorundadır. Aile hekimliği modeline sahip olduğu savlanan Küba’daki uygulamaya gerçekte aile hekimliği demek güçtür, çünkü amacı piyasa ekonomisinin uygulanması değil, yaşam süresi uzamış ve giderek yaşlanan nüfusun küçük topluluklarla sınırlandırılarak yakından izlenmesi, hekimin küçük nüfusa sürekli ve alanda hizmet götürerek sevk oranını azaltması amaçlanmıştır. Sağlık alanında en önemli yıkıma yol açılan Sovyetler ve sosyalist blok ülkelerinde Dünya Kalkınma Örgütü raporuna göre beş yılda “kayıp kişiler”, yani beklenmedik bebek ve özkıyım sonucu genç insan ölümleri 9.7 milyon olmuş, Rusya 1999’da eski modeline dönme gereği duymuştur. Bulgaristan’da sağlık ve sosyal güvence için aylıklarının yarısını ödemek zorunda bırakılan insanlar bugün aile hekimlerinin kendilerine bakmamasından yakınmakta, hastalandıklarında ilaç içtiklerini belirtmektedir.
Sonuç ve öneri
“Dönüşüm”de söz konusu insan değil “hasta”, sağlık değil “hastalık”, tümelci yaklaşım değil “sağaltım”, hastane değil “işletme”, hizmet değil “kâr”, toplum yararı değil “uluslararası sermaye çıkarı” olmaktadır. Pilot uygulama adı altında toplumun yarısından fazlasında uygulamaya geçirilen “Dönüşüm”de ısrar edilirse ülke ABD’de olduğu gibi kayıt yetersizliği nedeniyle sağlık sorunları bilinemeyen, çok kişinin hizmetten yararlanamadığı, hastalık ve ölümlülüğün yüksek olduğu bir konuma girecek, Cumhuriyet’in sağlık alanındaki kazanımları yok olacaktır. Aile hekimliği kabul edilemez bir modeldir. Sağlık kurumlarının özelleştirilmesi toplumun en yoksul kesiminin tek seçeneğinin elinden alınması anlamına gelmektedir, hemen durdurulmalıdır.
Türkiye’nin özgün modeli “sosyalleştirme”dir ve sağlık ocağına dayalı örgütlenmiştir. Sahip olunan sağlık mevzuatı, sağlık ocağı sayısı, sağlık personeli sayısı, bilgi birikimi ve deneyim ile sosyalleştirme bir gün içinde yeniden hizmete sokulabilir. Toplum yararına bir karar alarak sağlık ocağını çağdaş ve ileri teknoloji ile donatıp hizmetiçi eğitimle destekleyerek devreye sokmak, sağlık sorunlarını ortadan kaldırmak için yeterlidir.
Kaynaklar
Aksakoğlu G. Sağlıkta Sosyalleştirmenin Öyküsü. Memleket Siyaset Yönetim Dergisi 2008; 8: 7-62. http://web.deu.edu.tr/halksagligi/doc/yazilar/ga-sagliktasosyallestirmeninoykusu.pdf
Aksakoğlu G. Bulaşıcı hastalıkla savaşım. Üçüncü yazım. İzmir: DEÜ Rektörlük Basımevi; 2008.
Aksakoğlu G. Kuşkusuz sağlık ocağı. Memleket Mevzuat. 2007;2(24):60-2. (Pratisyen 2005 Mayıs 06;19-20’den sonra). http://web.deu.edu.tr/halksagligi/doc/yazilar/ga-kuskusuzsaglikocagi.pdf
Aksakoğlu G, Giray H. Kentsel alanda sağlıkta dönüşüm. Memleket Mevzuat. 2007;2(21-22):3-12. http://web.deu.edu.tr/halksagligi/doc/yazilar/ga-kentselalandadonusum.pdf
Aksakoğlu G, Giray H. Birleşik Krallık’ta ulusal sağlık hizmetinin öyküsü. Toplum ve Hekim, 2006; 21: 335-43. http://web.deu.edu.tr/halksagligi/doc/yazilar/ga-birlesikkrallik.pdf
Aksakoğlu G, Kılıç B, Uçku R. Aile hekimliği modeli /sistemi Türkiye için uygun değildir. Toplum ve Hekim. 2003;18:251-257. http://web.deu.edu.tr/halksagligi/doc/yazilar/ga-ailehekimligi.pdf
Aksakoğlu G. Uluslararası sermaye ve bağışıklama pazarı. Toplum ve Hekim, 2003; 18: 323-30. http://web.deu.edu.tr/halksagligi/doc/yazilar/ga-uluslararasibagisiklamapazari.pdf
Aksakoğlu G. Dünya Sağlık Örgütü ve sağlık politikalarında değişim. Sol. 2003;199:41-45. http://web.deu.edu.tr/halksagligi/doc/yazilar/ga-dsosol.pdf
Aksakoğlu G. “Sovyetler Birliği özelinde sosyalist ülkelerde ‘sağlık reformu’ ”, Toplum ve Hekim, 2003; 18: 68-80. http://web.deu.edu.tr/halksagligi/doc/yazilar/ga-sovyetler.pdf
Aksakoğlu G. ‘Herkes İçin Sağlık’tan Hedef21’e: Dünya Sağlık Örgütü değişiyor’ Toplum ve Hekim, 2002; 17:2:91-100. http://web.deu.edu.tr/halksagligi/doc/yazilar/ga-dsodegisiyor.pdf
Giray H, Aksakoğlu G. Sağlıkta sosyal devlet hizmetinden piyasa ekonomisine. TEB İlaç Haber Aktüel. Haziran 2006:18-9. http://web.deu.edu.tr/halksagligi/doc/yazilar/ga-sosyaldevlet.pdf
Şemin S, Aksakoğlu G. ‘Sağlık alanında artan sorunlar ve Dünya sağlık Örgütü’nün (DSÖ) azalan etkinliği’, Toplum ve Hekim, 1995; 10(68):45-53.
Yılmaz G. ‘Kapitalizmin kaleleri-I: IMF, WB ve AB’, Türkiye MAI ve küreselleşme karşıtı çalışma grubu, 2000; İstanbul:TTB.
Türk Tabipleri Birliği http://www.ttb.org.tr/ Son erişim tarihi: 06.08.2010
Sağlık Bakanlığı http://www.saglik.gov.tr/ Son erişim tarihi: 06.08.2010
Yazının PDF versiyonuna ulaşmak için Tıklayınız.
Haziran-Temmuz-Ağustos 2010 tarihli SD 15’inci sayıda yayımlanmıştır.