Kalite günlük hayatımızda çok kullandığımız bir kavramdır. Ancak bu kadar aşina olduğumuz ve hemen her alana uyarlamaya çalıştığımız bu kavramı hepimizde aynı çağrışımı yapan ortak değer haline getirebilmek oldukça zor görünüyor. Zira görevlerimiz, rollerimiz, sorumluluklarımız, beklentilerimiz, şartlarımız ve hatta menfaatlerimiz çoğu zaman bu kavrama farklı anlamlar, farklı renkler yüklememize yol açıyor.
Kendi bakış açımızı bir yana bırakıp kurumsal anlamda kaliteyi uzmanlık alanı olarak seçenlerin çok veciz ifadesi ile tanımlamaya çalışırsak, kalite temelde var olan özelliklerin ihtiyaçları karşılamasıdır (1). Bu anlayışı sağlık hizmetine uyarlarsak, sağlık hizmetleri ve sağlık ürünlerinin ihtiyacı karşılaması ve beklenen sonucu vermesi diyebiliriz (2). Daha açık bir ifadeyle, hizmet için edinilen bilgi, insan, malzeme ve teknolojik bütün alt yapının sağlık hizmeti ihtiyacı olanın bu ihtiyacını tam olarak karşılamasını anlarız. Yani kaliteli sağlık hizmeti, “doğru” kişiye, “doğru” işi, “doğru” zamanda, “doğru” yolla, “doğru” araçlar kullanarak yapmak ve mümkün olan en iyi sonucu elde etmektir (3).
Hizmeti oluşturan bütün bu ögeleri bir araya getirip uyumlu bir süreci oluşturan, düzenleyen, yönetimini sağlayan organizasyon bütünlüğü ve bu organizasyonun işleyişi sağlık sistemimizi oluşturur. Bu da karşımıza sağlık sisteminin kalitesi sorunsalını çıkarır. Kaliteli bir sağlık sistemi, mümkün olan en iyi sağlık çıktılarını elde etmek üzere yukarıda sözü edilen “doğruların” en iyi şekilde bir araya getirilmesi, organize edilmesidir. Sağlık bakımı ve korunmasına ihtiyaç duyanların hukukunu yüksek düzeyde koruyarak sağlık ihtiyaçlarını karşılamak için güvenli bir şekilde, israf etmeksizin kaynakları en etkili yolla organize eden hizmetler bütünlüğüdür (4).
Sağlıkta kalite anlayışı farklı bakış açılarına göre değişiklikler göstermektedir. Bu konu hizmet sunanlar penceresinden farklı, hizmeti alanlar penceresinden farklı algılanabilmektedir. Halkının sağlık düzeyini yükseltme sorumluluğu taşıyan otoriteler ise daha farklı bir anlayışa sahip olabilmektedir. Dünya Sağlık Örgütü kaynaklarını esas alarak bu farklı yaklaşımları ortaya koymaya çalışacağım (5). Sağlık bakımında hizmeti önceleyen, bakım sistemini önceleyen ve toplum sağlığını önceleyen farklı yaklaşımlar kalite algısına da yansımaktadır.
1- ‘Sağlık bakım hizmeti’ yaklaşımı
Bu bakış açısı, sağlık hizmeti almakta olan hastaya verilmekte olan hizmetlerin kalitesi ve güvenliğine odaklanır. Genellikle 3 hareket noktası vardır (4). Bunlar hasta kalitesi, profesyonel kalite ve yönetim kalitesidir.
Hasta kalitesi, sağlık bakımı esasında ve sonrasında hastaların istediği ve umdukları hizmetlerin verilmesidir. Profesyonel kalite, sağlık personelleri tarafından belirlenen, hastanın klinik ihtiyaçlarını en etkili bir şekilde sağlayacak yöntem ve süreçlerdir. Yönetim kalitesi ise, hastaların ihtiyaçlarını ve hukuklarını gözeterek, israf etmeksizin, hasta kalitesi ve profesyonel kaliteyi en iyi şekilde temin edecek şekilde uygun kaynakların kullanımıdır. Bu hareket noktaları birbiriyle çelişki halinde olabilir. Hastaların beklentileri ihtiyaçlarından farklı olabilir. Her ikisinin de mevcut kaynaklarla uyumsuz olması mümkündür.
| ‘Sağlık bakım hizmeti’ yaklaşımında hareket noktaları 1-Hasta kalitesi: Sağlık bakımı esasında ve sonrasında hastaların istediği ve umdukları hizmetlerin verilmesi 2-Profesyonel kalite: Sağlık personelleri tarafından blirlenen, hastanın klinik ihtiyaçlarını en etkili bir şekilde sağlayacak yöntem ve süreçler 3-Yönetim kalitesi: Hastaların ihtiyaçlarını ve hukuklarını gözeterek, israf etmeksizin hasta kalitesi ve profesyonel kaliteyi en iyi şekilde temin etmek için uygun kaynakların kullanımı |
2-‘Bakım sistemi’ yaklaşımı
Çoğu kalite stratejileri belirli sağlık hizmetlerinin kalitesini geliştirmeyi amaçlar. Ancak çoğu kalite problemleri hastalar belli bir hizmeti alırken değil, hizmet alanları arasında yer değiştirirken yaşanmaktadır. Hastalar kendilerine sunulan belirli bir sağlık hizmetinin kalitesinden memnun olabilirler. Ancak genellikle bir başka hizmet alanına geçerken memnuniyet kaybolur. Genellikle sağlıkla ilgili bilgilerin yeterince ikinci noktaya aktarılamaması veya uygun yere sevkinin yapılamaması bunu doğurmaktadır.
Hasta bakımının kalitesi, hastanın tedavi aldığı serviste ne kadar iyi hizmet gördüğünün yanında hizmetle ilişkili servislerin birbiriyle ilişkisine de dayanmaktadır. Özel olarak hasta kalitesi, profesyonel kalite ve yönetim kalitesini ele almanın yetersizliği karşısında, konuya bütüncül yaklaşmaya çalışarak “sistem kalitesinden” söz edilmektedir. Bu yüzden kalite ve güvenlik anlayışı sistemi bir bütün olarak görmek zorundadır. Bir sağlık sisteminin kalitesi, farklı hizmetlerin veya farklı servislerin kalitelerinin toplamından daha ötedir. Klinikler arası koordinasyon, koruyucu hizmetler ve hatta sağlık promosyonu dikkate alındığında çok daha farklı sektörler arası koordinasyon gerektiren bir organizasyon ihtiyacının doğduğunu görürüz. İşte bu organizasyonun problemsiz olarak istenen sonuçları vermesi sistem kalitesini ifade eder. Sistem kalitesi, nihayetinde toplumun kalitesini yükseltecek şekilde hastaların hastalandıkları anda ve sağlık bakımı ile her türlü ilişkilerinde hizmet alabilmelerinin en etkili yolunu oluşturmak üzere farklı hizmetlerin bir araya gelmesi olarak tanımlanmaktadır.
3- ‘Toplum sağlığı’ yaklaşımı
Bu yaklaşım, sağlık hizmeti almak üzere kendileriyle temas kurulmuş olan hastalara sunulan hizmetlerin kalitesinden daha geniş bir kapsam ifade eder (6). Sağlık kuruluşlarına ulaşanlara göre daha fazla hizmete ihtiyaç duyması muhtemel olup bu hizmetleri talep etmeyen kişileri de kapsayan bir anlayış söz konusudur. Bu kişiler fakir veya riskli gruplar, evsizler olabilir. Ayrıca kronik hastalıkları olanların sağlık düzeyinin korunması ve hastalıkların önlenmesi ile sağlığın teşviki için başka sektörlerle ilişkili olan hizmetleri de kapsar. Toplum sağlığı yaklaşımlı sistem kalitesi, entegre hizmetlerin ne kadar iyi sunulduğu ve risk altında olanlar ile ihtiyaç duyanlara bu hizmetlerin ne derece ulaştırılabildiğini göstermektedir.
Sağlık hizmeti, insanın en kırılgan anında bedenine ve hatta bazen benliğine müdahele fırsatı tanıdığından, yararı kadar zarar potansiyeli taşıyan bir olgudur. Bu yüzdendir ki, tıbbın en öncelikli klasik ilkesi ‘önce zarar verme !’ olmuştur. Çağdaş anlamda sağlık hizmetlerinde bir yandan zarar vermemek yani güvenlik (safety), diğer yandan en iyiyi şekilde yarar sağlamak yani kalite amaçlanmaktadır. Sağlıkta kalite ve güvenliğin sıklıkla bir arada anılması muhtemelen bu yüzdendir. Öyle ise sağlık sisteminin kalitesinden söz ederken sistemin güvenliğinden de söz etmemiz gerekir. Sağlık sisteminin güvenliği, sağlık bakımının yönetiminden veya sağlık hizmetinin verildiği çevreden kaynaklanan gerçek veya potansiyel zararın önlenmesi veya kabul edilebilir sınırlara indirilmesi olarak tanımlanmaktadır (7).
Bu hususlar sağlıkta son 10 yılın yoğun olarak tartışılan konularının başında gelmektedir. Nitekim 1998 yılında, sağlıkta kalite ve güvenlik konusunda Amerika’da ard arda raporların yayınlandığını görüyoruz. Bunlardan Tıp Enstitüsü (The Institute of Medicine – IOM), tarafından yürütülen sağlık hizmeti kalitesine yönelik çalışmalar, kalite açısından üç önemli probleme işaret ediyordu: Aşırı kullanım (overuse), yetersiz kullanım (underuse) ve yanlış kullanım (misuse) (8). Tüketicinin Korunması ve Kalite Danışma Komisyonu yayınladığı raporunda, kalitenin geliştirilmesi için ulusal kararlılık ve aksiyon önermişti. Komisyonun sağlık sisteminin kalite ve güvenliğine ilişkin ifadesi son derece ürperti vericidir: ”Kapsamlı araştırmalar, bugün Amerika’da herhengi bir bireyin herhangi bir sağlık problemi için yüksek kalitede sağlık hizmeti alacağının garantisi olmadığı gerçeğini ortaya çıkarmıştır. Sağlık hizmet sektörü aşırı hizmet kullanımı, yetersiz hizmet kullanımı ve hatalı hizmetlerin sorunları altında ezilmektedir” (9). Bu ulusal raporları destekleyen bir başka çalışma da1993 ile 1997 arasındaki ilgili literatürün taranması sonucu ortaya konmuştur (10). Bu çalışma da, sağlık hizmetlerinde kalite probleminin ne denli yaygın ve ciddi olduğunu gösteriyordu.
Amerika‘da Sağlık Bakımı Kalite Komitesi’nin 1998 de Teknik Danışma Paneli kurarak kalite ile ilgili literatür taraması yaptırdığını görüyoruz. 1998 Ağustos ayına kadar 8 yıllık dönemde 70’den fazla kaynak taranarak hazırlanan raporun nihai sonucu da diğerlerini doğrular niteliktedir: “Amerikan tıbbında birçok Amerikalının zarar gördüğü yaygın ve ciddi kalite problemleri mevcuttur” (8). Yine Amerika Tıp Enstitüsü’nün oluşturduğu komisyonun tıbbi hatalar konusunda 10-12 yılda yayımlanmış 30 civarında yayını tarayarak hazırladığı ilk raporunda sağlık hizmetlerinde hastalara sıklıkla önlenebilir zararlar veren çok ciddi ve yaygın hatalar yapıldığını ortaya koymuştur (8,11). Bu raporda belirtildiğine göre, kalite problemleri iyi niyet, bilgi, çaba veya sağlık hizmetlerine ayrılan kaynak eksikliğinden değil, aksine hizmetin organize ediliş tarzındaki temel yetersizliklerden kaynaklanmaktadır. Ülkenin mevcut sağlık sistemi genellikle hizmetlerin güvenli, etkili, hasta merkezli, vaktinde, yeterli ve hakkaniyetli olduğunu garantilemek için gerekli olan ortam, süreç ve yeteneklerden mahrumdur.
Bu acı gerçekler çerçevesinde sağlık hizmetlerinde kalite ve güvenliği standart hale getirme ve bu standartları pratiğe geçirmeye yönelik olan çeşitli çabalardan söz etmek mümkündür. Sağlıkta kaliteyi sağlamak için başlıca altı hedeften sıklıkla söz edilmektedir. Bunlar: 1-güvenli, 2-etkili, 3-hasta merkezli, 4-vaktli, 5-yeterli ve 6-hakkaniyetli sağlık hizmetleridir (8).
| Kaliteli sağlık hizmetinin hedefleri 1- Güvenli (safe): Hastaya yararlı olabilme kastıyla verilen hizmetin hastaya muhtemel zararının önlenmesi. 2- Etkili (effective): Bilimsel bilgiye datalı hizmetlerin yararlanacak olan bütün insanlara verilmesi, yarar sağlamayacak olanlara hizmetlerin verilmesinden kaçınılması (hizmetlerin eksik kullanımı ve aşırı kullanımının önlenmesi) 3- Hasta merkezli (patient centered): Hastanın bireysel tercihlerine, ihtiyaçlarına ve değerlerine saygı duyan ve bunlara karşılık gelen hizmetin verilmesi ve hastanın değerlerinin bütün klinik kararlarda yönlendirici olması. 4- Vakitli (timely): Bekleme sürelerinin ve hem hizmet alana hem de hizmeti sunana bazen zararlı olabilen gecikmelerin azaltılması. 5- Yeterli (efficient): Cihaz, kaynak, düşünce ve enerji dahil bütün israfın önlenmesi. 6- Hakkaniyetli (equitable): Cinsiyet, ırk, bölgesel yerleşim ve sosyoekonomik statü gibi kişisel özelliklere bağlı olarak kalitesinde farklılaşma olmayan hizmetin sunulması. |
Avusturalya Ulusal Sağlık Performans Çerçevesi, sağlıkta kalite ve güvenliği sağlık sisteminin performansı ile özdeşleştirmiş ve vatandaşların sağlık düzeyini yükseltme görevini sağlık sisteminin ne kadar gerçekleştirdiğini gösteren temel prensipler olarak tanımlamıştır (9). Bu prensiplerin dokuz boyutundan söz edilmekte ve bunların sağlık sisteminin performansını belirlediği belirtilmektedir. Bu temel boyutlar, etkililik (effectivity), uygunluk (approprateness), yeterlilik (efficiency), ihtiyaca karşılık verebilirlik (responsiveness), erişilebilirlik (accessability), güvenlilik (safety ), süreklilik (continuity), sürdürülebilirlik (sustainablity) ve yapılabilirliktir (availablity). Hakkaniyet (equity) bu yapının temelidir. Bu prensipleri yukarıda sözü edlen hedeflerle karşılaştırırsak, vakitli olmanın dışında bütün hedefler bu yaklaşımda da yer bulmaktadır. Burada ayrıca ihtiyaca karşılık verebilirlik, erişilebilirlik, süreklilik, sürdürülebilirlik ve yapılabilirlik yer almaktadır. Konu üzerine eğildikçe bu özellikleri daha da çeşitlendirmek mümkündür.
DSÖ, halk sağlığında beklenen sonuçları elde edebilmenin ön şartı olarak sağlık sistemlerinin güçlendirilmesi gerektiği noktasından hareketle, sağlık sistemlerinin performansına yönelik çalışmalar yürütmeye başladı. Sağlık hizmetlerinde kalite ve sistemin güçlendirilmesi bu çabaların odağını oluşturuyordu. Özellikle sağlık sistemlerinin güçlendirilmesi son yıllarda DSÖ Avrupa Bölge Ofisi’nin ana gündem maddeleri arasında yer almıştır. Hem “Sağlık Hizmetlerinin Kalite Güvenliği: Anlayışlar ve Metodolojiler” (Quaility Assurance in Health Care: concepts and methodologies) gibi dökümanlardan, hem de sağlık sistemine ilişkin çalıştaylar ile bu yıl (2008) Talinn’de yapılan Bakanlar Konferansı gibi faliyetlerden anlaşıldığına göre DSÖ programları daha çok sağlık hizmet sunumunun yönetim tarafının sistematik geliştirilmesine odaklanmaktadır (13). Diğer yandan “kan güvenliği” gibi hizmetle ilgili bazı spesifik alanlar ile aşı ve ilaç gibi tıbbi ürünlerin ve tıbbi cihazların kalite güvenliği, bunların üretim sorumlularına yani “teknoloji”ye veya bazı dikey programlara terk edilmiştir (14). Diğer bir deyişle DSÖ bu alanda önemli adımlar atmış olmakla beraber henüz yeterince aktif ve kapsayıcı görünmemektedir. Sağlık sisteminde politika yapıcı veya yönetici rolünü üstlenenler tıbbi ürünlerin standardasyonu ve kalite denetimleri konusundaki zorlukları fazlasıyla yaşamaktadır. Endüstrinin tanıtım amaçlı faaliyetleri ve promosyonları bu alandaki zorluğu daha da artırmaktadır. Bu eleştirel yaklaşıma rağmen, DSÖ’nün sağlık hizmetlerinin kalitesini garanti altına alma girişimlerinin ısrarlı bir şekilde devam ettiğini itiraf etmek gerekir. Nitekim DSÖ sağlık sistemlerinin kalitesini ele alan farklı dökümanlar yayımlamıştır (15). Ülkemizin de üyesi olduğu Avrupa Bölge Ofisi, bu yıl (2008) yayımladığı “Sağlık Sistemi Yaklaşımıyla Kalite ve Güvenlik Stratejileri Geliştirme Rehberi” (Guidance on Devoloping Quality and Safety Strategies with a Health System Aproach) ile önemli bir yol göstericilik görevini yerine getirmeye çalışmaktadır (5).
Sağlık sistemleri, içinde farklı paydaşların yer aldığı karmaşık yapılanmalardır. Her bir paydaşın kendine ait farklı bir rolü, talebi ve etkileşimleri mevcut olsa da, bütün sağlık sistemlerinde ortak olan hususlar vardır. Sözünü ettiğim DSÖ rehber kitapçığı bu ortak hususları, 1-sağlık insan gücü, 2-organizasyonlar, 3-tıbbi ürün ve teknolojiler ile 4-hizmet alan hastalar başlıkları altında toplamaktdır (5). İlerleyen satırlarda ağırlıklı olarak bu dökümanda yer alan görüşleri özetlemeye çalışacağım.
| Sağlık sistemlerinde ortak elemanlar 1- Sağlık insan gücü: Sağlık hizmetinin istenen şekilde sunulabilmesini temin için doktor, hemşire ve bu alanda özelleşmiş diğer sağlık profesyonelleri en önemli unsurdur. Bunların görevlerini tam olarak yerine getirebilmek için sahip olmaları gereken tıbbi bilgi ve becerileri evrenseldir. 2- Organizasyonlar: Sağlı hizmetinin üretildiği sağlık merkezi, hastane gibi özelleşmiş organizasyonlar vardır. Bunlar farklı insan kaynakları, teknoloji ve tıbbi ürünleri bir araya getiren örgütsel yapılanmalardır. 3- Tıbbi ürün ve teknolojiler: Sağlık hizmetinin üretilmesinde başvurulan çok sayıda tıbbi araçlar, cihazlar ve ilaçlar vardır. Bilimsel araştırmaların ve teknolojik gelişmenin çok fazla uygulama alanı bulduğu tıpta çok hızlı değişmeler olmakta ve sürekli yeni ilaçlar yeni cihazlar kullanıma sunulmaktadır. 4-Hastalar: Sağlık hizmetine ihtiyaç duyan, bunu talep eden esas unsur hastalardır. Sağlıklı kalmak, daha iyi olmak veya daha fazla huzursuz ya da özürlü olmamak amacıyla, farklı profesyoneller ve organizasyonlar tarafından çeşitli tıbbi araç gereçler de kullanılarak hizmet alırlar. |
Konumuz olan kalite ve güvenlik stratejileri, yukarıda ortak hususlar olarak sözü edilen profesyoneller, organizasyonlar, ürün ve teknolojiler ve bunların yöneldiği hastalar için ortaya konmaktadır. Bir başka ifade ile kalite ve güvenlik stratejileri, hizmeti almaya talip olan insanların talep ve ihtiyaçlarını karşılamak üzere organize olan sağlık hizmeti sunucularının performanslarını optimize etmeyi gaye edinirler. Nihai hedef, hizmet alan insanların en yüksek sağlık düzeyine kavuşması veya bu düzeyi devam ettirebilmesidir.
Sağlık çalışanları, organizasyonlar, tıbbi ürün ve teknolojiler ile hastalardan başka sektörde rol alan ve sağlık sistemine şekil veren diğer önemli unsurlar da vardır. Sağlık sisteminin finansmanında rol alan kesimler, yeni sağlık ürünlerini üretip pazarlayan endüstri ve hatta iletişim araçları bunların başlıcalarıdır. Sağlığın finansörleri deyince sağlık sigortacılarını, işverenleri, yerel, bölgesel veya üniter anlamda devlet güçlerini sayabiliriz. Bu unsurlar da sağlık sisteminin işleyişinde ve kalite ve güvenlik stratejilerinin etkili olmasında önemli bir yere sahiptir. Bilhassa sağlık hizmetinin finansman tarzı, belirgin bir şekilde kaliteye yönelik teşvik veya caydırıcılık özelliği taşımaktadır. Bu yüzden ulusal otorite açısından bakıldığında, ulusal anlamda kapsayıcı olacak stratejiler belirlenirken bu unsurların sistemin kalite ve güvenliğine etki eden rollerini ihmal etmeyen bir kapsayıcılıkla davranmak gerekir. Yani, kalite ve güvenlik stratejileri oluşturulurken yukarıda belirtilen ortak elemanların yanında sistemi finanse eden unsurları da dikkate almak gerekir.
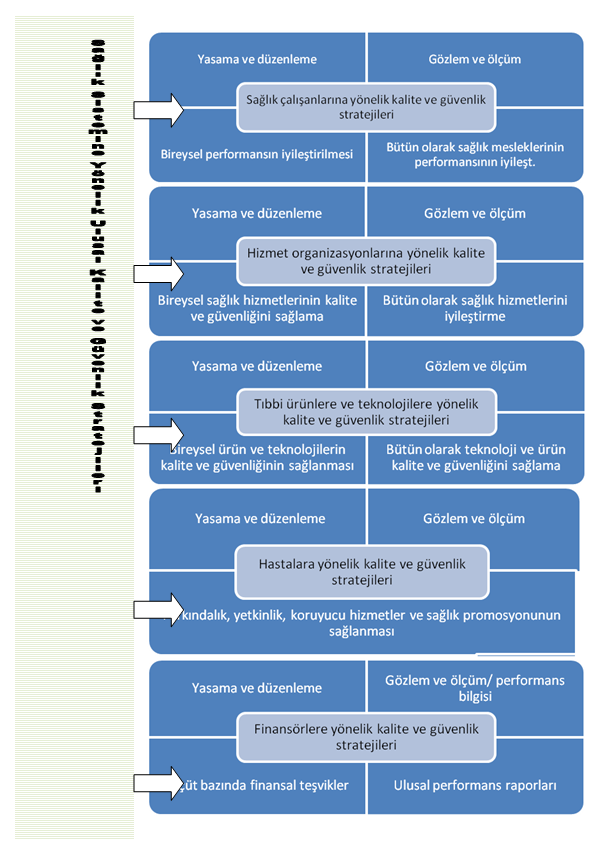
Yukarıdaki bilgiler ışığında, sağlık sisteminin kalite ve güvenlik stratejilerini başlıca aşağıdaki alt başlıkları kapsayacak şekilde belirleyebiliriz.
1- Sağlık çalışanlarına yönelik kalite ve güvenlik stratejileri
2- Sağlık hizmet organizasyonlarına yönelik kalite ve güvenlik stratejileri
3- Tıbbi ürünlere ve teknolojilere yönelik kalite ve güvenlik stratejileri
4- Sağlık hizmetini kullananlara yönelik kalite ve güvenlik stratejileri
5- Sağlık hizmetlerini finase edenlere yönelik kalite ve güvenlik stratejileri
Devletlerin sağlık sistemlerindeki rolü ve sorumlulukları ülkeden ülkeye değişmektedir. Toplumun sağlığının korunmasına yönelik mevzuat düzenleme sorumluluğu bir yana, devletler genellikle sağlık sisteminin finansmanı, hizmet organizasyonlarının tesisi ve sistemin düzenlenmesi sorumluluğunu taşımaktadır. Ayrıca devletler sağlık hizmet sunumunu doğrudan üstlenebilmekte veya bu sorumluluğu bölgesel veya yerel yönetimlere devredebilmektedir. Hangi tarzda davranırsa davransın, devletin farklı organlarınn sağlık hizmetinin farklı düzeylerinde rol alması kaçınılmazdır. Yani çok farklı modellere rağmen devlet hemen her yerde sağlık sektörünün önemli bir parçasını oluşturmaktadır.
Ülkelerin sağlık sistemlerindeki çeşitliliğe rağmen, kalite stratejilerin hayata geçmesinde rol oynayan ve neredeyse bütünüyle devlet tarafından üstlenilen temel işlevler ya da yönetişim unsurlarının birbirine çok benzediğini ileri sürmek yanlış olmaz. Bunlar,
1- Yasama ve düzenleme,
2- Gözlem ve ölçüm,
3- Bireysel sağlık hizmeti kalite ve güvenliğinin sağlanması ile
4- Sağlık sisteminin bütün olarak kalite ve güvenliğinin sağlanmasıdır.
Bu işlevler, farklı kalite ve güvenlik iyileştirme yaklaşımları kapsamında hayata geçirilebilir. Yukarıda belirtilen kalite startejilerindeki beş alt başlığın her birini sağlık otoritesi olarak devletlerin üstleneceği bu dört temel işlev açısından ele alabiliriz. Böylece kalite ve güvenlik startejilerinin uygulamaya yönelik detayları ortaya çıkmış olur.
| Ulusal kalite ve güvenlik stratejilerinde temel işlevler I- Yasama ve düzenleme: Sistemin tasarımı ve bu amaçla yasa ve yönetmeliklerin hazırlanmasıdır. II- Gözlem ve ölçüm: Sistemin ve hizmetlerin farklı yönlerini ölçebilecek ve gözlemleyebilecek bilgiyi taşıyan ulusal bir veri havuzunun oluşturulması ve verilerin analizidir. III- Bireysel sağlık bakım kalite ve güvenliğinin iyileştirilmesi ve teminat altına alınması: Çeşitli sağlık mesleklerinin, çeşitli sağlık kuruluşlarının sunduğu veya belirli teknolojiler ya da araçlar kullanılarak sunulan hizmetlerinin kalite ve güvenliğinin sağlanmasıdır. IV- Sağlık sisteminin kalitesinin iyileştirilmesi ve teminat altına alınması: İhtiyacı olanların hizmeti ihtiyaç anında alabilmesi, hizmetin sürekliliğini de dikkate alarak bütünüyle sistemin performansının iyileştirilmesidir |
Kaynaklar
1-ISO/FDIS 9000 (2000) Quality management systems – Fundamentals and vocabulary.
2-B. Runciman, A. Merry and M. Walton, 2007, Safety and Ethics in Health Care, Ashgate, Burlington, VT, p. 297.
3-http://www.isqua.org.au/isquaPages/ General.html.
4-Ovretveit J: Health Service Quality, Blackwell Scientific Press. Oxford, 1992
5-Guidance on developing quality ad safety strategies with a healt system approach . World Healt Organization Regional Office for Europe 2008
6-Klazinga N, Stronks K, Delnoij D, Verhoeff A: Indicators without a cause: Reflections on the development and use of indicators in health care from a public health perspective. International Journal for Quality in Health Care, 13(6): 433-438, 2001
7-National Health Performance Committee, 2001 Australia
8-Excerpt: Crossing The Quality Chasm, A New Health System for the 21st Century, Institute of Medicine, 2001, National Academy of Sciences.
9-Advisory Commission on Consumer Protection and Quality in the Health Care Industry, 1998.
10-Schuster MA, McGlynn EA, Brook RH: How good is the quality of health care in the United States? Milbank Q. 76(4): 517-63, 509. 1998
11-Kohn LT, Corrigan JM, Donaldson MS: To Err is Human: Building a Safer Health System. Institute of medicine, Committee on Quality of Health Care in America, 2000.
12-National Health Performance Committee (NHPC) (2001), National Health Performance Framework Report, Queensland Health, Brisbane
13- Viori H: Quality Assurance of Health Services; concepts and methadology. WHO Regional Office for Europe 1982
14-Qualıty In Health Care – The Role Of Government In Supervısıon And Monıtorıng In Norway,/Norwegıan Board Of Health Report Serıes / Report 8/2002
15-Shaw C, Kalo I: A background for national quality policies in health systems. WHO Regional Office for Europe 2002
16-WHO Performance Assessment Tool for quaility improement in Hospitals. Who Regional Office for Europe, Copenhagen,2007
17-Veillard J, Champagne F, Klazinga N, Kazandijian V, Arah A, Guisset A: A performance assesment framework for hospitals: The Who Regional Office for Europe PATH Project. Internation Jounral for Quality in Healt Care (17)6:487-496, 2005
18-Policy brief MARQuIS Project 2006
19-Mannion R, Davies OTH: Payment for performance in health care, British Medical Journal 336:306,308, 2008
20-Custers T,Hurley J, Klazinga N, Brown A: Selecting effective incentive structures in health care. A desicion framework to support healt care purchasers in finding the right incentives to drive performance. BMC Health Services Research (27)8:66, 2008
Yazının PDF versiyonuna ulaşmak için Tıklayınız.
Aralık-Ocak-Şubat 2009 tarihli SD 9’uncu sayıda yayımlanmıştır.





