Ülkemizde Aile Hekimliği Modeli, Birinci Basamak Sağlık Hizmetlerinin “Sağlıkta Dönüşüm Programının Hedefleri” doğrultusunda yapılandırılabilmesi için diğer ülke örnekleri ile karşılaştırılarak oluşturulmuştur. Bu kapsamda; 24.11.2004 tarihli ve 5258 sayılı Resmî Gazete’de yayımlanan Aile Hekimliği Pilot Uygulaması Hakkında Kanun, 06.07.2005 tarihli ve 25867 sayılı Resmî Gazete’de yayımlanan Aile Hekimliği Pilot Uygulaması Hakkında Yönetmelik ve 12.08.2005 tarihli ve 25904 sayılı Resmi Gazete’de yayımlanan Aile Hekimliği Pilot Uygulaması Kapsamında Sağlık Bakanlığı’nca Çalıştırılan Personele Yapılacak Ödemeler ve Sözleşme Şartları Hakkında Yönetmelik ile Aile Hekimliği uygulamasına ilişkin temel usul ve esaslar belirlenmiştir (1).
Aile hekimliği Modeli, ilk olarak 2005 yılında Düzce ilinde başlamıştır. Ardından 2006 yılında 6 ilin, 2007 yılında 7 ilin, 2008 yılında 17 ilin, 2009 yılında 4 ilin ve 2010 yılında 46 ilin dâhil olması ile birinci basamak sağlık hizmeti ihtiyaçları değerlendirilmiştir. Ülke genelinde tamamen 2010 yılında aile hekimliği uygulamasına geçilmiş olup, merkezlerin fiziki ve donanımsal şartları, hizmet ihtiyaçları, bilimsel ve teknolojik gelişmeler aile hekimliği çalışanlarının bilgi, beceri ve deneyim açısından geliştirilmesine yönelik çalışmalardaki gelişmeler takip edilerek hizmetin nicelik ve nitelik açısından verimli hale getirilmesine yönelik iyileştirmeler yapılmıştır (1). Bu süreçte özellikle; temel sağlık hizmetlerinin kaliteli, etkili ve verimli parametrelerde güçlendirilebilmesi ve her bireyin hakkaniyetli bir şekilde erişebileceği Birinci Basamak Sağlık Hizmetlerinin organize edilmesi üzerine odaklanılmıştır.
Avrupa’daki Birinci Basamak Sağlık Hizmeti
Ancak birçok Avrupa ülkesinde mevcut mali durumlar, finansal kısıtlamaların olması, değişen tehditler sonucunda morbidite artışına neden olan, iş gücünü azaltmaya mecbur bırakan birçok sorun meydana gelmiştir. Bu sorunlara ek olarak ilerleyen teknolojik gelişmeler tüm sistem açısından çeşitli adaptasyonları gerekli kılmıştır. Birçok Avrupa ülkesinde kesilen sağlık bütçeleri hastane ve eczane sektörünü çok etkilemiş bazı ülkelerde sağlık çalışanı ücretleri düşürülmüş hatta belirli hizmetlere giriş ücreti uygulanmıştır (2, 3). Örneğin Yunanistan’da sosyal güvenlik durumunda değişiklik olmamasına ve aile hekimlerine ücretsiz ulaşılabiliyor olmasına rağmen doktor ve diş hekimlerinde bekleme süreleri artmış, bakım almanın önünde çeşitli fiziksel engeller oluşmuştur (4).
Aile hekimleri 15 Avrupa Birliği (AB) ülkesinde ilk temas noktasıdır ve hastaları gerektiğinde ikinci basamağa sevk etme yetkisine sahiptir. Bulgaristan, Hırvatistan, Estonya, Finlandiya, Macaristan, İrlanda, İtalya, Litvanya, Hollanda, Polonya, Portekiz, Slovenya, İspanya, İsveç ve Birleşik Krallık’ta aile hekimlerinin çoğu ikinci basamağa erişimi kontrol etmektedir. Altı AB ülkesinde ise herhangi bir sevk sistemi bulunmamaktadır. Avusturya, Kıbrıs, Çek Cumhuriyeti, Almanya, Yunanistan ve Lüksemburg’daki hastaların birçok hekime ve ikinci basamağa direk erişimi vardır. Diğer yedi AB ülkesinde (Belçika, Danimarka, Fransa, Letonya, Malta, Romanya ve Slovak Cumhuriyeti), hastaların herhangi bir sevk olmaksızın ikinci basamak sağlık hizmetlerine doğrudan erişimi vardır ancak aile hekiminin sevki ile gittiğinde daha düşük maliyet paylaşımı şeklinde mali teşvikler mevcuttur.
Yukarıda bahsettiğimiz Avrupa ülkelerinde birinci basamak hizmet kalitesi ile ilgili yapılan çalışmalarda özellikle hasta tarafından bildirilen deneyimler göz önüne alınmış ve hastaların çoğu doktorları ile rahat etkileşime girdiklerini, yüzde 82.8’i doktorları ile yeterince zaman geçirebildiğini belirtmişlerdir. Yaklaşık yüzde 83’ünün rahat soru sorup endişelerini dile getirebildikleri, yüzde 79’unun ise kendilerine sorularak tedavi verildiğini bildirmişlerdir. Bu konuda Lüksemburg ve Belçika öncülük ederken Polonya’da bu sorulara verilen olumlu yanıt oranları yüzde 50’yi geçmemektedir. İsveç, Fransa, Hollanda gibi ülkelerde bu oran yıllarla beraber düşüş göstermiş, Polonya gibi memnuniyetin düşük olduğu ülkeler gerekli iyileştirmelerle oranı zamanla yükseltmeyi başarmıştır (5). Araştırmacılar ve yanı sıra sağlık hizmet sağlayıcıları hasta memnuniyetini kalitenin bir parçası olarak görmektedir (5, 6). Ülkemizde ise Doğu Anadolu’da yapılan ve hasta memnuniyetini inceleyen bir çalışmada, hastaların hastalandıklarında çoğunlukla (yüzde 53.6), ilaç yazdırmak için genellikle (yüzde 81.0), sağlık ocağını tercih ettikleri ancak sadece hekimlerin yüzde 7’sinin tedaviye hastayı dâhil ettikleri görülmektedir. Bunun yanı sıra aynı çalışmada hastaların yüzde 51,4’ü ise hekimlerin yeterli açıklama yaptığını düşünmektedir (7). Yapılan başka bir çalışmada ise hastaların aile hekimliği hizmetleri hakkındaki görüşlerine bakıldığında en yüksek puan aldığı sorular kayıt ve bilgilerinizi gizli tutması, sizi dinlemesi ve işini tam yapması iken, en düşük aldığı puanlar ise doktorunuza telefonla ulaşabilmeniz, bekleme odasında harcadığınız zaman ve önceki görüşmelerde yaptıklarını ve söylediklerini bilmesi olarak tespit edilmiştir (8). Başka bir çalışmada ise verilen cevapların ortalama puanlarına bakıldığında hastaların en çok memnun oldukları alanlar kayıt ve bilgilerin gizli tutulmasının yanı sıra, doktorun hastayı dinlemesi, şikâyet veya hastalığı hakkında istediği bilgileri vermesi idi. Hastaların en az memnun oldukları alanlar ise bekleme odasında harcadıkları zaman, sağlık durumuna bağlı duygusal sorunlarla başa çıkmasına yardımcı olunması olarak belirlenmiştir (9). Bütün bu bilgiler ışığında bu yazıda, birinci basamakta hizmet kalitesinin bileşenleri ve memnuniyet ile ilişkisinden bahsedilecek ve çözüm önerileri sunulacaktır.
Birinci Basamak Sağlık Hizmetlerinde Kalitenin Boyutları
Birinci basamağın toplumla ilk temas noktası olması nedeniyle erişilebilir, kişi odaklı, entegre bakımın sağlanması; sağlığın geliştirilmesi ve hastalık önlenmesi açısından çok önemlidir. Burada temel amaç sağlık sonuçları, verimlilik ve hasta güvenliğini iyileştirmek olmalıdır (10). Bu nedenle, ülkemizde sağlık hizmetlerinde kalite standartlarının oluşturulması, değerlendirilmesi, mevcut sorunların iyileştirilmesi, olabilecek sorunlar için de önlem alınabilmesi amacıyla 2003 yılında Sağlık Bakanlığının başlattığı Sağlıkta Dönüşüm Programı ile “Sağlıkta Kalite Standartları (SKS)” ve “Sağlık Kurumlarında Kalite Yönetimi”nin başlıca esaslarının belirlenmesi sonucunda başlamıştır (11). Dünyada klinik kalite çalışmaları yaygınlaştıktan sonra 13 Şubat 2012’de de Türkiye’de Sağlık Bakanlığı tarafından “Türkiye Klinik Kalite Programı” başlatılmış ve İngiltere modeli benimsenmiştir (12, 13).
Birinci Basamak Sağlık Hizmetlerinde kalite dört temel ilke ve sekiz temel boyutta (Şekil 1)incelenmektedir(14-16). İlke 1: Birinci Basamak Sağlık Hizmetlerinin tek amacı sağlıklı ve hasta bireylerin, toplumun sağlığını geliştirmek ve iyileştirmektir. İlke 2: Birinci Basamak Sağlık Hizmetleri dinamik bir süreçtir. Bu sebeple parçaların toplamı yerine bir bütün olarak ele alınmalıdır.İlke 3: Birinci Basamak Sağlık Hizmetlerinde yapılan ölçümler ve analizler kaliteli bir hizmetin sonuçları değil araçlarıdır. İlke 4: Birinci Basamak Sağlık Hizmetlerinde kaliteli çıktılar alabilmek tedavi edici süreçler ile doğrudan ilişkilidir.
| BİRİNCİ BASAMAK SAĞLIK HİZMETLERİ |
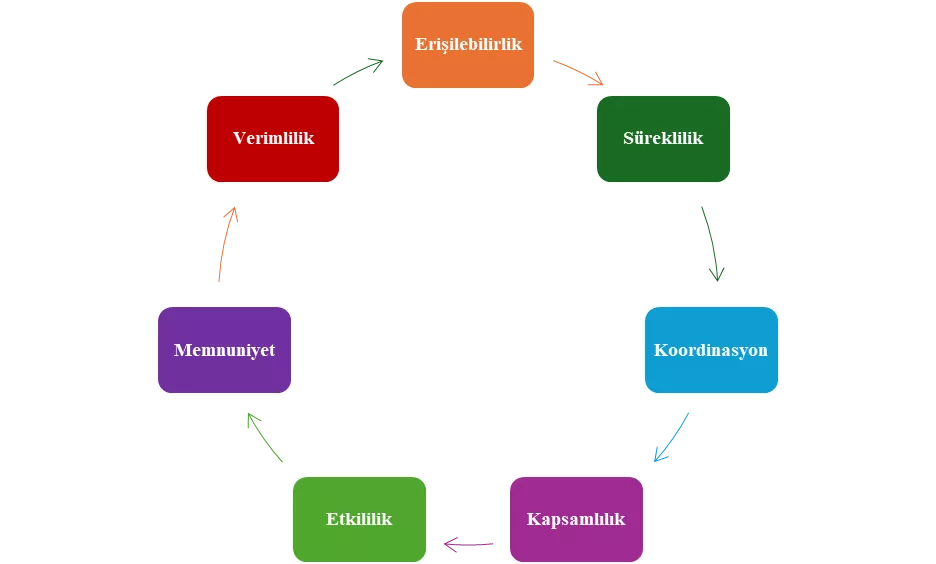
Şekil 1. Kalitenin Boyutları
Erişilebilirlik Boyutu: Coğrafi ve maddi kriterlerin ekarte edilerek, her bireyin Birinci Basamak Sağlık Hizmetlerine eşit ve adil şartlarda erişebilmesini ifade etmektedir.
Süreklilik Boyutu: Sağlık verilerinin her birey için kümülatif olarak devamlılığını sağlayacak bir şekilde düzenlenmesi gerektiğini ifade etmektedir.
Koordinasyon Boyutu: Birey, toplum, Birinci Basamak Sağlık Hizmetleri, klinik vb. sağlık kurumları arasındaki iş birliğini ifade etmektedir.
Kapsamlılık Boyutu: Bireyin, ihtiyacı olan ve Birinci Basamak Sağlık Hizmetlerinden elde edebileceği tüm hizmetleri sağlamasını ifade etmektedir.
Etkililik Boyutu: Bireyin, Birinci Basamak Sağlık Hizmetlerinden aldığı bakımın doğru ve kaliteli olmasını ifade etmektedir.
Memnuniyet Boyutu: Birinci Basamak Sağlık Hizmetlerine başvuran her bireyin gördüğü sağlık hizmetinden memnun olarak ayrılmasını ifade etmektedir.
Verimlilik Boyutu: Birinci Basamak Sağlık Hizmeti kaynakları ve sağlık çıktıları arasındaki dengeyi ifade etmektedir.
Birinci Basamak Sağlık Hizmetlerinde Kalite ve Verimliliğin Önemi
Türkiye’de sağlıkta kalite sistemi birinci, ikinci ve üçüncü basamak kamu ve özel tüm sağlık kurum ve kuruluşlarını kapsamaktadır (17). Birinci Basamak Sağlık Hizmetlerinin verildiği merkezler, tedavi edici ve önleyici sağlık bakım ihtiyaçlarının karşılanması için bireye özgü bakım sistemini bütüncül bir süreç içinde gerçekleştiren önemli merkezlerdir. Özellikle bu merkezler, bireye özgü bakım anlayışının içinde sosyal statü kavramını ekarte etmeleri ile herkes için adil bir sağlık hizmeti politikasını savunmaktadır (18, 19). Birinci Basamak Sağlık Hizmetleri, sağlık sisteminin ayrılmaz bir parçası olup, sağlık hizmetlerini bireylerin hayatını devam ettirdiği alanlara mümkün olduğunca yakınlaştırarak, toplumun sağlık sistemi ile temas kurmasını sağlamaktadır. Ayrıca bireylerin düzenli ve sürekli olarak sağlık sisteminin içinde yer almaları ülke içinde sağlık ağının entegrasyonu için önemli bir rol üstlenmektedir (14).
Kress ve ark. araştırmasında Birinci Basamak Sağlık Hizmetlerinin önemli merkezler olduğunu ve ülkeler çapında bu merkezlerin gün geçtikçe arttığını ifade etmekte iken, bu merkezlerin sayısal olarak artması ile toplumun kaliteli ve verimli sağlık hizmetlerine erişimleri arasında olumsuz yönde bir ilişki olduğu bildirilmektedir (20). Olagundoye ve ark. ise, Birinci Basamak Sağlık Hizmetlerinde toplum tarafından beklenen ve algılanan kalite kavramının uyumsuzluk yaratması nedeniyle çoğu bireyin bu merkezler yerine ikinci basamak sağlık hizmetlerine başvurduğu belirtilmektedir (14). Bu sonuçlar Birinci Basamak Sağlık Hizmetlerinin ana mottolarından olan sürekli ve kişisel sağlık hizmetlerinin atlanması, toplum çapında karşılaşılan birçok hastalığın erken teşhis edilememesi ve koruyucu sağlık hizmetlerine hedeflenen önemin verilememesinin göstergeleri arasında yer almaktadır. Hâlbuki toplum ve Birinci Basamak Sağlık Hizmetleri arasında beklenen kalite algısına ulaşılması ile elde edilebilecek güven ve memnuniyet duygusu; bireylerin kendi sağlık süreçlerine aktif bir şekilde katılmalarını, aldıkları sağlık hizmetlerinden ise en verimli şekilde yararlanmalarını sağlayacaktır. Bu nedenle, Birinci Basamak Sağlık Hizmetleri, yüksek kaliteli bir sağlık sisteminin temel bileşeni olarak kendini devamlı bir şekilde analiz etmeli ve bu analizler doğrultusunda gerekli iyileştirme ve geliştirme çalışmalarını gerçekleştirmelidir.
Birinci Basamak Sağlık Hizmetlerinde Kalite ve Verimliliğin Hasta Memnuniyeti ile İlişkisi
Hizmet kalitesinin tanımlanmasında, Parasuraman ve arkadaşları tarafından 1985 yılında geliştirilen denklemsel model şu şekildedir: (Şekil 2),(21).

Şekil 2. Hizmet Kalitesinin Denklemsel Tanımı
Bu formüle göre kişinin hizmeti nasıl algıladığı ve neler beklediği çok önemlidir. Uluslararası araştırmalar incelendiğinde; Birinci Basamak Sağlık Hizmetlerine kolay erişim, çalışanların pozitif iletişimi, gelişmiş hekim becerileri, modern tıbbi ekipmanlar, bekleme süresinin az olması, yeterli muayene süreleri, birey merkezli bakım, sağlık bakım performanslarının verimliliği ve devamlığı, olumlu deneyimler, adil ve kaliteli bakım parametrelerinin hasta memnuniyeti ile olumlu yönde bir ilişki içinde olduğu görülmektedir. Ayrıca bu araştırmalar incelendiğinde hasta memnuniyeti ile bu merkezlere erişimin arttığı ve sağlık sistemi içinde yer alan diğer merkezlerin mevcut olanaklarını daha verimli bir şekilde kullanabildikleri görülmektedir (22-30).
Birinci Basamak Hizmetlerinde Verimlilik
Birinci Basamak Sağlık Hizmeti, hastaların ilk erişim noktası olmasından dolayı etkili bakım ve verimlilik açısından çok önemli bir yere sahiptir. Bu bizi, kişinin her tür yeni sağlık sorunu için birinci basamağa başvurduğu gerçeğiyle yüzleştirir ki bu oldukça maliyet etkin ve sistematik bir durum oluşturmaktadır (31, 32). Ayrıca birinci basamakta Aile Hekimliği Uzmanlığı çekirdek yeterliliklerinden olan sürekli-kişi odaklı bakım; hastalığın her evresinde ve sağlıklı oldukları dönemlerde de verilecek birçok hizmeti kapsamaktadır. Aynı zamanda bu yeterlilik bir kişinin bütün yaşamı boyunca yapılması gereken bütün izlemlerin yapılma gerekliliği nedeniyle hasta için daha az tanısal araştırmaya, reçeteleme hızında ve hastanın diğer basamaklara olan sevk oranlarında azalmaya neden olarak maliyet açısından etkin bulunmaktadır (33).
İkinci ve üçüncü basamağa sevk oranları bize kapsayıcılık (bütüncül yaklaşım) yeterliliğinin düzgün işleyip işlemediğini göstermektedir; çünkü bilinmektedir ki birinci basamağı güçlendirdikçe sevk oranları düşmektedir (34). Bu yeterlilikte kapsayıcılık ile bahsedilen, hizmete erişimde eşitlik ilkesine uyulması, toplumlarda görülebilen tüm hastalıkları kapsaması ve ülkelerdeki mevcut sistemlerle entegre çalışıyor olması gereksiniminden bahsedilmektedir (35, 36).
OECD (Organisation for Economic Co-Operation and Development) (36)’nin 2023 raporuna göre Türkiye’nin sağlık harcamalarının gayri safi millî hasılaya (GSMH) oranı yüzde 4,6 iken, dünya ortalaması yüzde 9,7 olarak belirtilmiştir. Oranın düşük olması sağlık giderlerinin düşük ve birinci basamağın etkin kullanılmamasına dayandırılmaktadır. Kişi başına yapılan sağlık harcamasının GSMH’ye oranı 2021’de yüzde 4,9 iken, 2022’de yüzde 4 olması ve cari harcama oranının ise aynı yıllarda yüzde 4,6’dan yüzde 3,7’ye düşmesi bu göstergeler arasındadır (37). Bu raporda belirtildiği gibi yüksek kaliteli bakım göstergeleri olarak sağlık hizmetlerinin güvenli, uygun, klinik olarak etkili ve hasta ihtiyaçlarına cevap verebilir olması, antibiyotik reçeteleri ve önlenebilir hastane başvuruları gibi, Birinci Basamak Sağlık Hizmetlerinin güvenliğini ve uygunluğunu ölçen göstergeler kullanılabilmektedir. Meme kanseri taraması, önleyici bakımın kalitesinin bir göstergesi olduğu gibi, akut miyokard enfarktüsü (AMI) ve inme sonrası 30 günlük mortalite, ikincil bakımın klinik etkinliğini bize göstermektedir. Bu raporda Türkiye’nin engellenebilir hastane başvuruları ve etkili koruyucu sağlık hizmetleri bakımından OECD ortalamasının altında kaldığını göstererek genel durumu ortaya koymuştur. Koruyucu hizmetler ve birinci basamaktan sevk edilen hastaların oranlarını düşürmeye daha çok efor harcamamız gerekliliği de bu raporda ortaya konan veriler arasındadır. Burada yapılması gereken özellikle koruyucu sağlık hizmetlerinde bireylerin de sorumluluk alması sağlanmalıdır. Ayrıca belirtilmelidir ki; diğer göstergelerin hepsi OECD ortalamasında kalsa da 2020 yılına kıyasla antibiyotik reçetelemede durumu iyileştirirken koruyucu sağlık hizmetleri açısından gerilediğimiz de bu raporda belirtilen diğer verilerdir (36). Türkiye’de yapılmış bir araştırmada Birinci Basamak Sağlık Hizmetlerini iyileştirmek için; aile hekimliği uzman sayılarının arttırılması, aile hekimliğinin tıp fakülteleri ve eğitim araştırma hastaneleri ile entegre akademik yapılanmaları, elektronik tabanlı sağlık hizmet sunucularının iyileştirilmesi, aile hekimliğine özel standartlar oluşturulması, sağlık hizmet kalitesinin birinci basamakta arttırılması için eğitim ihtiyacının, hasta ve çalışan memnuniyetinin tespit edilmesi ve ihtiyaç duyulan alanlarda iyileştirme çalışmalarının yapılması, özellikle merkezlere uzak bölgelerde yer alan hekimlere konsültasyon süreçlerinde destek olmak amacıyla e-sağlık uygulamalarının yaygınlaştırılması ve toplumda prevalansı yüksek kronik hastalıklara bağlı komplikasyon verilerinin yıllık takip edilmesi gibi önerilerde bulunmuş olup aşağıda bu önerilere ek olarak bizim önerilerimiz yer almaktadır (38).
Birinci Basamak Sağlık Hizmetlerinde Kaliteyi, Verimliliği ve Hasta Memnuniyetini Arttırmaya Yönelik Öneriler
- Birinci Basamak Sağlık Hizmetlerinde gerçekleştirilen bakım hizmetlerinin, sadece sağlık çıktıları ile veri olarak değerlendirilmesi “Sağlık hizmetlerinde yapılan ölçümler ve analizler kaliteli bir hizmetin sonuçları değil, araçlarıdır.” ilkesiyle ters düşmektedir. Dolayısıyla bu analizlerin sürece yayılabilmesi için teşviklerle bağlantılı ulusal kalite ölçümü ve iyileştirme sistemlerine ihtiyaç duyulmaktadır. Bu şekilde, kalite algısı sadece göstergeler ve güvenilir veriler ile sınırlı kalmamış olup, finansal ve finansal olmayan teşvik mekanizmaları ile önlemlerin zamanında alınmasını sağlayarak doğru ve eyleme geçirilebilen bir kalite süreci ile dinamik ve süreğen bir şekilde devam edebilecektir. Üstelik bu süreç boyunca, hasta memnuniyet düzeyi arttırılarak Birinci Basamak Sağlık Hizmetlerinden alınması hedeflenen kalite ve verim düzeyi de olumlu yönde gelişim gösterebilecektir.
- Ulusal Sağlık Komisyonu da dâhil olmak üzere ilgili yetkililerle sağlık bakım hizmetlerinden sorumlu birimlerin hizmet kalite standartları açısından değerlendirilmesi ve sonuçların iyileştirilmesi, geliştirilmesi ve güçlendirilmesi gerekmektedir. Bu şekilde ilgili birimler, Birinci Basamak Sağlık Hizmetlerini güçlendirmeye yönelik uluslararası Birinci Basamak Sağlık Hizmetleri düzeyinde uygulanan parametreleri inceleyerek gerekli geri bildirim ve destek mekanizmalarını süreğen bir şekilde gerçekleştirebilir.
- Birinci Basamak Sağlık Hizmetlerinin güncel donanımlar ve eğitimler (bilgi, beceri, iletişim vb.) ile dinamik tutulması önemlidir. Bu doğrultuda toplumun ihtiyaçlarına ve koruyucu sağlık hizmetlerine yönelik gerekli donanımsal yenilemelerin yapılması, ihtiyaçların giderilmesi ve bu merkezlerde çalışanların düzenli eğitimler ile geliştirilmesi gerekmektedir.
- Özellikle Birinci Basamak Sağlık Hizmetlerinde herkes için adil hizmet anlayışı dikkate alındığında, verilen eğitimlerin sağlıklı ya da hasta bireylere uygun olması gerekmektedir. Bu amaçla eğitim materyallerinin geliştirilmesi, eğitim verilecek alanların oluşturulması ve farklı eğitim tekniklerinin kullanılması için hekimlere ve hemşirelere belirli aralıklarda eğitimlerin ve sertifikasyon programlarının (aşılar, koruyucu sağlık hizmetleri, bulaşıcı olmayan hastalıkların takibi, kronik hastalıkların takibi, çocuk ve gebe takibi, akut enfeksiyonlar vb.) düzenlenmesi gerekmektedir. Bu şekilde verilen eğitimlerin kalitesi ve verimliliği arttırılabileceği gibi aynı zamanda kendi sağlıklarının geliştiğini ya da iyileştiğini, koruyucu sağlık hizmetlerinden verimli bir şekilde yararlanabildiğini gören bireyler tarafından hissedilen memnuniyet düzeyi arttırılabilecektir.
- Birinci Basamak Sağlık Hizmetlerinin diğer sağlık hizmeti veren merkezler ile sinerjik olarak çalışabilmesi için, bu merkezler ile sistemsel olarak entegre edilmesi gerekmektedir. Özellikle bu entegrasyona üniversite ve eğitim hastanelerinde çalışan aile hekimlerinin de dâhil edilmesi ile güçlü bir birinci basamak sağlık hizmeti modeli oluşturulabilir.
- Birinci Basamak Sağlık Hizmetlerine başvuran bireylerin, ihtiyaç dâhilinde, hastaneye sevk edilmeleri yerine ikinci veya üçüncü basamak branş hekimlerine konsültasyon sonrası devredilmesi ile ortak sağlık hizmeti oluşturulabilir. Bu şekilde hastaların sağlık verilerinde oluşturulmuş olan bütünsellik ile hedeflenen kalite standartlarına ulaşılabileceği gibi hasta memnuniyeti oranları da arttırılabilir.
- Birinci Basamak Sağlık Hizmetleri ile ilgili toplumun bilinçlendirilmesi ve bu bilgilendirme çalışmalarının diğer sağlık hizmeti veren merkezler tarafından da desteklenmesi gerekmektedir.
- Birinci Basamak Sağlık Hizmetlerinin ana kalite hedeflerinden biri olan erişilebilirlik için sadece toplumun bilinçlendirilmesi yeterli değildir. Bu merkezlerde çalışan sağlık profesyonellerinin teknolojik gelişmelere sahip olmaları gerekmektedir. Özellikle coğrafi olarak olumsuz şartlar altında çalışan sağlık profesyonellerinin uzaktan konsültasyon sistemi ile ikinci ya da üçüncü basamakta görev alan diğer sağlık profesyoneline danışabilmesi ya da gerekli gördüğü hâlde hastayı ilgili sağlık verileri ile bu sağlık profesyoneline devredebilmesi erişilebilirlik için önemlidir.
- Birinci basamak çalışma yükünün hasta sayısı olarak azaltılması, aile hekimliği uygulamalarının yaygınlaştırılması ve bu alanda çalışan uzman ve asistan sayısının arttırılması ile muayeneden alınabilecek verimin de artırılması hedeflenebilir. Bu şekilde hem hizmet veren sağlık profesyonelleri hem de hastalar, içinde bulundukları sağlık hizmeti sürecinden daha memnun bir şekilde ayrılabileceklerdir.
- Birinci Basamak Sağlık Hizmetleri bir ekip işidir. Bu ekibin içinde yer alan hemşirelerin sağlıklı ya da hasta birey takibinde önemli rolleri bulunmaktadır. Bu doğrultuda takip sistemlerinin belirli aralıklarla güncellenmesi ve bu sistemi kullanan hemşirelerin konu hakkında eğitilmesi ile birlikte koruyucu sağlık hizmetlerinde hedeflenen kaliteye daha çabuk ulaşılabileceği düşünülmektedir. Ayrıca güncel gelişmelerin sahaya ve sağlık profesyonellerine entegrasyonunun sağlanması ile koruyucu sağlık hizmetlerinde ve erken teşhislerde zamanın daha verimli kullanılabilmesi sağlanabilir.
- Birinci Basamak Sağlık Hizmetlerinde verilen hizmetlerin tutarlı olması ve hedeflenen kaliteye ulaşabilmesi için klinik standartların belirlenerek belirli prosedürlere uyulması gerekmektedir. Bu amaçla aile hekimleri uzmanları tarafından pratik uygulamaya yönelik ulusal tanı ve tedavi kılavuzları oluşturmalı ve alan ile ilgili çalışmalar yaparak kanıt niteliği yüksek rehberler ortaya çıkarmalıdır.
- Hasta memnuniyetinin hizmet verenler açısından hasta sağlık personeli etkileşimi çok önemlidir. Etkileşim karşılıklı bir eylemdir ve karşılıklı saygıyı korumak gerekmektedir. Bu nedenle sağlık politikalarının hekimin saygınlığını arttırarak aynı zamanda gerekli yerlerde hastanın sorumluluğunu almasını sağlayarak gerekirse yerine getirmediği sorumlulukların sonuçları ile yüzleşecek şekilde düzenlenmesi gerekmektedir.
- Aile hekimliği uzmanlığı ile tüm sahanın uzmanlaşması hedeflenmekteyken, mevcut sistemde uzmanların sahaya girişi açısından üçe bir kuralı gibi zorlaştırıcı ve her yerde aynı şekilde uygulanmayan kura sistemleri bu hedeften uzaklaşmaya neden olmaktadır. Birinci basamakta uzmanlaşma arttığında verimlilik daha da artacaktır.
Kaynaklar
- Sağlık Bakanlığı. Aile Hekimliği. 2022. https://hsgm.saglik.gov.tr/tr/tr-aile-hekimligi.html (Erişim Tarihi: 27.06.2024).
- Karanikolos M., Mladovsky P., Cylus J., Thomson S., Basu S., Stuckler D., Mackenbach JP., McKee M. Financial Crisis, Austerity, and Health in Europe. The Lancet 2013; 381(9874):1323-1331.
- Mladovsky P., Srivastava D., Cylus J., Karanikolos M., Evetovits T., Thomson S., McKee M. Health Policy Responses to the Financial Crisis in Europe: Policy Summer 5. Copenhagen 2012.
- Kentikelenis A., Karanikolos M., Papanicolas I., Basu S., McKee M., Stuckler D. Health Effects of an Economic Crisis: Omens of a Greek tragedy. The Lancet 2011; 378:1457-1458.
- Schoen C., Osborn R. The Commonwealth Fund 2010 International Health Policy Survey in Eleven Countries. Commonwealth Fund, 2010.
- Hudak P.L., Wright J.G. The Characteristics of Patient Satisfaction Measures. Spine 2000; 25(24):3167-3177.
- Edirne T., Avcı D.K., Atmaca B. Van İlinde Birinci Basamakta Hasta Memnuniyeti: Ankete Dayalı Kesitsel Çalışma. Türk Aile Hek Derg 2009; 13(3):137-147.
- Üstün S., Cezlan E.Ç. Birinci Basamak Sağlık Hizmetlerinde Hasta Memnuniyeti: İstanbul İlinde Bir Araştırma. Gümüşhane Üniversitesi Sağlık Bilimleri Dergisi 2021; 10(3):353-364.
- Turgu S., Öztora S., Çaylan A., Dağdeviren H.N. Birinci Basamakta Hasta Memnuniyeti ve Hekim İş Doyumu ile İlişkisi. Türkiye Aile Hekimliği Dergisi 2018; 22(2): 78-91.
- Stange K.C., Etz R.S., Gullett H., Sweeney S.A., Miller W.L., Jaen C.R., Crabtree B.F., Nutting P.A., Glaskow R.E. Metrics for Assessing Improvements in Primary Health Care. Annual Review of Public Health 2014; 35(1):423-442.
- Gürsoz H., Adil M., Öztürk A., Tarhan D., Aksoy H., Gündüz Ş. Kayral İ.H., Dilmaç E., Özbay H., Zergeroğlu S., Akın M., Karadayı B., Tekin K., Sarı A., Yıldız M.S., Avcı, B. Türkiye Klinik Kalite Programı; Sağlık Hizmet Sunucuları, Hasta ve Hasta Yakınlarının Kalite Algısı. Sağlıkta Performans ve Kalite Dergisi 2017; 14(1):73-86.
- Şahin H., Çildağ S., Çelebi M. Klinik Kalite Yönetimi Uygulamalarına Hekimlerin Yaklaşımı. Sağlıkta Performans ve Kalite Dergisi 2016; 1(12):27-51.
- Yıldız S. M. Initiating A Clinical Quality Measurement and Evaluation System: A Case Study from Turkey. ACU Sağlık Bil. Derg 2018; 9(4):465-468.
- Olagundoye O.A., Akinwunmi O.O., Onafeso E.T., Henshaw I., Odujoko A., Oladipo-Badmus M.A., Amosun F., Ajumobi I.O. Comparative Assessment of the Quality of the Primary Care System: A Survey of Family Physicians’ Perspective at A Tertiary Health Facility and A New Family Medicine Training Facility in the Lagos State Health System. Journal of Family Medicine and Primary Care 2020; 9(2):871-876.
- Justin B.M., Liaw W., Moore M.A., Etz R.S., Howe A., Bazemore A. Core Principles to Improve Primary Care Quality Management. The Journal of the American Board of Family Medicine 2018; 31(6):931-940.
- Vermeir P., Vandijck D., Degroote S., Peleman R., Verhaeghe R., Mortier E., Hallaert G., Van Daele S., Buylaert W., Vogelaers D. Communication in Healthcare: A Narrative Review of the Literature and Practical Recommendations. Int J Clin Pract. 2015; 69(11):1257-67.
- Türkiye Sağlıkta Kalite Sistemi. https://shgmkalitedb.saglik.gov.tr/TR-8785/turkiye-saglikta-kalite-sistemi.html (Erişim Tarihi: 22.10.2024).
- Karaferis D.C., Niakas D.A., Balaska D., Flokou A. Valuing Outpatients’ Perspective on Primary Health Care Services in Greece: A Cross-Sectional Survey on Satisfaction and Personal-Centered Care. In Healthcare 2024; 12(14):1427.
- Weinhold I., Gurtner S. Rural-Urban Differences in Determinants of Patient Satisfaction with Primary Care. Soc. Sci. Med. 2018; 212:76-85.
- Kress D.H., Su Y., Wang H. Assessment of Primary Health Care System Performance in Nigeria: Using the Primary Health Care Performance Indicator Conceptual Framework. Health Syst Reform 2016; 2:302‑18.
- Parasuraman A., Zeithaml V.A.&Berry L.L. A Conceptual Model of Service Quality and its Implications for Future Research. Journal of Marketing 1985; 4:41-50.
- Droz M., Senn N., Cohidon C. Communication, Continuity and Coordination of Care are The Most Important Patients’ Values for Family Medicine in A Fee-For-Services Health System. BMC Fam. Pract 2019; 20:19.
- Garattini L., Curto A., Freemantle N. Access to Primary Care in Italy: Time for a Shake-up? Eur. J. Health Econ. 2016; 17:113-116.
- Jha A., Godlee F., Abbasi K. Delivering on the Promise of Universal Health Coverage. BMJ 2016; 353:2216.
- Berchet C. Emergency Care Services: Trends, Drivers and Interventions to Manage the Demand. OECD Health Working Papers 2015. OECD Publishing: Paris, France.
- Sánchez-Piedra CA., Prado-Galbarro FJ., García-Pérez S., Santamera AS. Factors Associated with Patient Satisfaction with Primary Care in Europe: Results From the EUprimecare Project. Qual. Prim. Care 2014; 22:147-155.
- van Loenen T., van den Berg M.J., Westert GP., Faber M.J. Organizational Aspects of Primary Care Related to Avoidable Hospitalization: A systematic Review. Fam. Pract. 2014; 31:502–516.
- Derksen F., Bensing J., Lagro-Janssen A. Effectiveness of Empathy in General Practice: A Systematic Review. Br. J. Gen. Pract 2013; 63:76–84.
- Groenewegen P.P., Dourgnon P., Greß S., Jurgutis A., Willems S. Strengthening Weak Primary Care Systems: Steps Towards Stronger Primary Care in Selected Western and Eastern European Countries. Health Policy 2013; 113:170-179.
- Faber M.J., Burgers J.S., Westert G.P. A Sustainable Primary Care System: Lessons From The Netherlands. J. Ambul. Care Manag. 2012; 35:174-181.
- Forrest B., Christopher B., Starfield. B. Entry inro Primary Care and Continuity: The Effects of Access. Am J Public Health 1998; 88(9):1330-6.
- Franks P., Fiscella K. Primary Care Physicians and Specialists as Personal Physicians: Health Care Expenditures and Mortality Experience. J Fam Pract Aug 1998; 47(2):105-9.
- Starfield B. Primary Care: Balancing Health Needs, Services and Technology. Oxford University Press 1998: 99-147.
- Macinko J., Starfield B., Shi L. The Contribution of Primary Care Systems to Health Outcomes within Organization for Economic Cooperation and Development (OECD) Countries, 1970-1998. Health Services Research 2003; 38(3):831-86.
- Starfield B. Promoting Equity in Health Through Research and Understanding. Developing World Bioeth 2004; 4(1):76-95.
- Organisation for Economic Co-Operation and Development (OECD). Health at a Glance 2023 [Internet]. 2023. https://www.oecd-ilibrary.org/docserver/7a7afb35-en.pdf (Erişim Tarihi: 05.08.2024).
- Türkiye İstatistik Kurumu. https://data.tuik.gov.tr (Erişim Tarihi: 30.07.2024).
- Başer A.D., Kahveci R., Koç M., Kasım İ., Şencan İ., Özkara A. Etkin Sağlık Sistemleri için Güçlü Birinci Basamak. Ankara Medical Journal 2015; 15(1):26-31.
Yazının PDF versiyonuna ulaşmak için tıklayınız.
SD (Sağlık Düşüncesi ve Tıp Kültürü) Dergisi 2024/1 tarihli, 65. sayıda sayfa 60– 64’de yayımlanmıştır.







