Sağlık okuryazarlığı, bireyin sağlığı ve sağlık hizmetleriyle ilgili kararlar alırken sağlık bilgilerine erişme, bunları anlama ve etkili bir şekilde kullanma becerisini belirleyen bilişsel ve sosyal becerileridir (2). Günümüzde sağlık okuryazarlığı, 1) sağlık, sağlık hizmetleri ve sağlık sistemlerine ilişkin bilgiler, 2) bu bilgilerin işlenmesi ve kullanılması aracılığıyla kişinin kendi kendini yönetebilmesi, 3) sağlık profesyonelleriyle ortak bir şekilde kişinin kendi sağlığını sürdürülebilme becerisi olarak üç ana unsurdan oluşmaktadır (3). Yıllar içinde sağlık okuryazarlığı sorumluluğunun kapsamı genişletilerek sadece bireysel seviyede değil, toplum katılımı ve sağlık politikalarına etki edebilme boyutu da dâhil edilmiştir (4). Bilgiye erişimin yanı sıra bu bilginin yorumlanması ve eleştirel bir bakış açısıyla kullanılması vurgulanmaktadır. Üstelik sadece bireyleri değil, sağlık hizmeti sunan kurumları içerecek şekilde geliştirilerek “kurumsal sağlık okuryazarlığı” alt kavramı ortaya çıkmıştır.
Sağlık okuryazarlığı, eşitsizlikleri azaltmada stratejik bir araçtır ve toplum sağlığı üzerinde önemli bir etkiye sahiptir. Toplumda sağlık okuryazarlığı geliştirildikçe bireyler, kendi sağlıklarını koruma ve iyileştirme sürecinde daha aktif rol alırlar. Bu bireysel farkındalık, topluluk düzeyinde örgütlenmeyi teşvik eder; böylece toplum katılımı meydana gelir. Oluşan bu bilinç ve sağlık sorumluluğu, devletleri ve sağlık hizmeti sunucularını toplumun tüm kesimlerine nitelikli ve hakkaniyetli bir hizmet sunma konusunda daha sorumlu hâle getirir. Özellikle en dezavantajlı grupların sağlık okuryazarlığı ihtiyaçlarını karşılamak, sadece sağlık alanındaki değil, genel toplumsal eşitsizliklerin azaltılmasında da ilerlemeyi hızlandırabilir.
Sağlık okuryazarlığı, sağlığın güçlendirilmesinin itici bir gücüdür. Güçlendirme, bireylerin bilinçli sağlık kararları verebilmeleri ve refahlarının kontrolünü ellerine almaları için bilgi, beceri ve güvenle donatılmasını içerir. Sağlık okuryazarlığı yalnızca bireyleri bilgilendirmekle kalmayıp aynı zamanda kişisel sağlık yönetimi için gerekli olan öz yeterlilik duygusunu ve eleştirel düşünme becerilerini geliştiren bir eğitim aracı olarak hizmet etmektedir (5). Daha yüksek sağlık okuryazarlığı seviyesine sahip bireyler sağlık bilgilerini etkili bir şekilde uygulama konusunda daha yeteneklidir (6). Bu ilişki, sağlık okuryazarlığının bir sosyal adalet meselesi olarak görülmesi ve sağlık bilgilerinin erişilebilirliği ve anlaşılabilirliği açısından hassas grupların güçlendirilmesinde önemli bir rol oynayabilmektedir (7).
Sağlık Okuryazarlığının Belirleyicileri
Sağlık okuryazarlığının belirleyicilerinin anlaşılması, etkili halk sağlığı stratejileri ve müdahaleleri geliştirmek için gereklidir. Bu belirleyiciler arasında finansal yoksunluk, düşük sağlık okuryazarlığının en güçlü belirleyicisidir; bunu sosyal statü, eğitim, yaş ve cinsiyet takip etmektedir (1). Sosyoekonomik durumu düşük bireylerin sağlık bilgilerine erişimde karşılaştığı engeller sağlık okuryazarlığı düzeylerini olumsuz etkilemektedir. Benzer şekilde eğitim düzeyi düşüklüğü de düşük sağlık okuryazarlığıyla ilişkilidir (8, 9). Bunun yanı sıra yaş ile sağlık okuryazarlığı arasında ters yönlü bir ilişki bulunmaktadır. Yaşlılar genellikle gençlere kıyasla daha düşük sağlık okuryazarlığı düzeylerine sahiptir. Bu durum, hastalık yükü ve ölüm hızlarının gençlere kıyasla daha yüksek olduğu yaşlı nüfus için önemli bir dezavantaja neden olmaktadır. Yaşlılarda düşük sağlık okuryazarlığının nedenleri arasında bilişsel gerileme ve güncel sağlık bilgilerinin karmaşıklığı sayılabilir (10). Bireylerin sağlık ve hastalıkla ilgili kültürel algıları da sağlık okuryazarlığı düzeylerini doğrudan etkilemektedir. Sağlık okuryazarlığının kültürel bileşeni, insanların sağlık algılarını, bilgilere eriştikleri kaynakları ve sağlıkla ilgili kararlarını etkilediği için oldukça önemlidir (11). Bu sebeple ulusal politikalarda sağlık okuryazarlığı müdahalelerinin farklı nüfus gruplarının kültürel bağlamlarına uyarlanması gerekir (12). Sağlık hizmeti sunucularının kültürel yeterliliği, sağlık hizmeti sunucuları ile hastalar arasındaki sağlık iletişimini de güçlendirerek bireylerin sağlık sistemlerini etkili kullanmalarını sağlar.
Türkiye’de Güncel Durum ve Öncelikli Alanlar
Avrupa Sağlık Okuryazarlığı Çalışması’na göre, Avrupa ülkelerinde yeterli ve mükemmel sağlık okuryazarlığı düzeyi en yüksek olan ülkeler Hollanda (%71,4), İrlanda (%60) ve Polonya (%55,4) şeklinde sıralanmaktadır. Yine aynı çalışmaya katılan 8 ülkeden 3’ünde yeterli ve mükemmel sağlık okuryazarlığı düzeyi yüzde 50’nin altındadır (1). Ülkemizde Sağlık Bakanlığı tarafından yapılan Türkiye Sağlık Okuryazarlığı Düzeyi ve İlişkili Faktörler Araştırması’na göre, yeterli ve mükemmel sağlık okuryazarlığı düzeyi 2017 yılında yüzde 31,1 iken, 2023 yılında ise yüzde 46,1 bulunmuştur. Beş yılda yüzde 15’lik artışa rağmen ülkemizde hâlen yaklaşık iki kişiden birinin sağlık okuryazarlığı düzeyinin düşük olması dikkat çekicidir. En sık sağlık arama davranışları sırasıyla “bir sağlık kuruluşuna başvurma” (%77,1), “bitkisel ürünler kullanma” (%35,7) ve “internet arama motorları ve sosyal medyaya başvurma” (%35,5) olarak bulunmuştur. Yine aynı çalışmada, sağlık hizmeti kullanım özellikleri değerlendirildiğinde, herhangi bir sağlık hizmeti almak amacıyla ilk başvurulan sağlık kuruluşu sırasıyla “devlet hastanesi” (%41,0), “aile sağlığı merkezleri” (%40,6) ve “özel hastaneler” (%6,4) olmuştur (13).
Bu sağlık arama davranışları, toplumda yaygın olan sağlık sorunları ve bu sorunlara karşı geliştirilmesi gereken bireysel sağlık yönetimi becerileriyle doğrudan ilişkilidir. Ülkemizde en sık görülen morbidite ve mortalite nedenleri incelendiğinde, bulaşıcı olmayan hastalıklar başı çekmektedir. Türkiye Sağlık İstatistikleri Yıllığı’na (2023) göre ise erişkinlerde en sık ölüm nedenleri sırasıyla dolaşım sistemi hastalıkları (%33), malign neoplazmlar (%15), solunum sistemi hastalıkları (%13) iken en sık görülen hastalıklar arasında hipertansiyon (%16,1) ve diyabet (%11,4) ilk sıralarda yer almaktadır (14). Bu hastalıkların tedavisinde yalnızca medikal tedavi yeterli değildir; yaşam tarzı değişiklikleri, sağlıklı beslenme ve fiziksel aktivite gibi sağlıklı davranışlarının benimsenmesi, çoklu ilaç tedavisine uyum ve düzenli sağlık takibi gibi davranışsal stratejiler de gereklidir. Bunun bir sonucu olarak Türkiye Sağlık Okuryazarlığı Düzeyi ve İlişkili Faktörler Araştırması’na göre kronik hastalığa sahip olma durumuna göre sağlık okuryazarlık düzeyi arasında negatif yönlü bir ilişki bulunmaktadır (Tablo 1). Bu noktada, bireylerin sağlıkla ilgili bilgileri doğru anlayabilmesi, sağlık profesyonellerinin talimatlarını uygulayabilmesi, tedavi süreçlerindeki olası yan etkileri fark edebilmesi için sağlık okuryazarlığı düzeylerinin geliştirilmesi gereklidir. Yeterli sağlık okuryazarlığı becerisi, bireylerin kendi kendine bakım davranışlarını etkin şekilde sürdürmesini ve kronik hastalık yönetiminde aktif rol almasını sağlar.
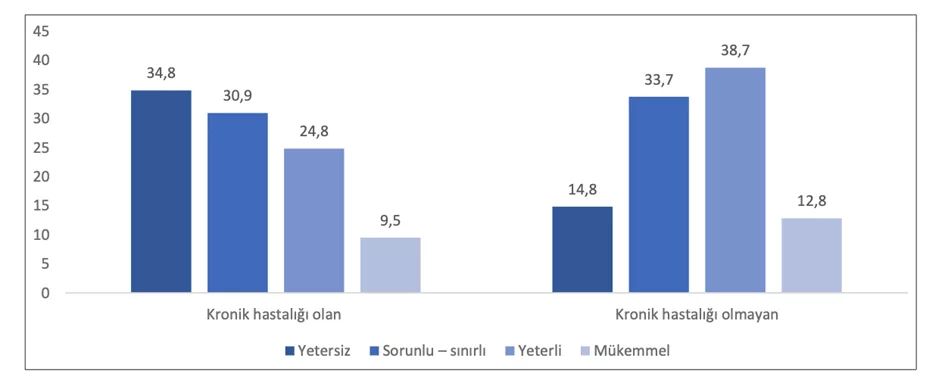
Şekil 1. Kronik hastalığa sahip olma durumuna göre sağlık okuryazarlığı düzeyleri dağılımı (13)
Bunun yanı sıra düşük sağlık okuryazarlığı seviyelerine sahip bireylerin koruyucu ve önleyici sağlık hizmetlerini kullanmaktan kaçınma, tedavi takibini aksatma ve yan etkileriyle ilgili sorunlar yaşama ve kronik hastalık yönetimi konusunda yetersiz anlayışa sahip olma gibi davranışlar acil servislere ve hastanelere başvurma olasılıklarını arttırır. Kişi başı hekime müracaat sayısı ülkemizde (11,4) OECD ülkelerine (6,4) oranla oldukça fazladır (14). Aynı yılda hekime müracaatların yüzde 57’si ikinci ve üçüncü basamağa, yüzde 43’ü ise birinci basamağa olmuştur. Bu oran ülkemizde tedavi edici sağlık hizmetlerinin koruyucu hizmetlerden daha yüksek oranda kullanıma işaret etmektedir. Bu noktada sağlık sistemine yansıyan bu yükün azaltılmasında ve birinci ve ikinci basamak sağlık hizmetlerinin etkin kullanımında bireylerin kendi hastalıklarını yönetme ve gelişmiş sağlık davranışına sahip olma becerileri büyük önem taşır. Yüksek sağlık okuryazarlığı seviyesine sahip hastalar, gelişmiş öz bakım becerileri sergileyerek, düzenli sağlık kontrollerinin takibiyle ve sağlık kaynaklarını daha etkin kullanarak sağlık sorunlarının erken tespitinde sorumluluk alırlar (15). Yaygın sağlık okuryazarlığı politikalarıyla toplumun koruyucu hizmetlere talebi arttırılabilir. Çünkü sağlık okuryazarlığı, bireydeki öz yönetim davranışlarını teşvik ederek tedavi süreçlerini takip etmeye ve hastalık durumunu yönetmeye yardımcı olur.
Güven, İletişim ve Bilgiye Erişim
Gelişmiş bir sağlık okuryazarlığı düzeyi, hasta ile sağlık profesyoneli arasındaki iletişimi güçlendirerek bireylerin sağlık sisteminde daha etkin rol almasını sağlar. Yüksek düzeyde sağlık okuryazarlığına sahip bireyler, sağlık profesyonelleriyle açık ve anlaşılır bir iletişim kurabilir; yan etkiler, beklenen faydalar gibi tedaviyle ilgili kritik konularda doğrudan ve güvenilir bilgiler edinerek daha bilinçli kararlar alabilir.
Sağlık okuryazarlığını arttırmaya yönelik müdahaleler, yalnızca bireysel bilgi düzeyini artırmakla sınırlı kalmamalı; aynı zamanda sağlık hizmeti sunanların iletişim tarzları ve toplumun farklı okuryazarlık seviyelerine uygun eğitim stratejilerini de kapsamalıdır. Özellikle yüksek riskli gruplara uyarlanmış iletişim yöntemleri, daha iyi sağlık sonuçlarına katkı sağlayabilir (16). Sağlık okuryazarlığının toplum sağlığına etkisini güncel bir sorun olan aşı tereddüdü üzerinden ele aldığımızda, bireylerin anlamadıklarını rahatlıkla sorabildiği ve kaygılarını açıkça ifade edebildiği bir ortam, aşıların gerekliliğinin ve güvenliliğinin daha iyi kavranmasını sağlayarak güven duygusunu artırır. Sağlık profesyonellerine duyulan güvenin artması, kamu kurumlarına olan itimadı da güçlendirerek aşı tereddüdünü ve reddini azaltır (17). Araştırmalar, yüksek sağlık okuryazarlığının genellikle aşıya karşı daha olumlu tutum ve düşük aşı tereddütüyle ilişkili olduğunu göstermektedir. Ancak bu ilişkinin topluluk grupları ve aşı türleri arasında değişiklik gösterdiği dikkat çekicidir (18, 19).
Diğer yandan, günümüzde bireylerin sağlıkla ilgili bilgileri giderek daha fazla dijital mecralardan edindikleri göz önünde bulundurulduğunda, e-Sağlık okuryazarlığı kavramı önem kazanmaktadır. E-Sağlık okuryazarlığı, bireylerin elektronik kaynaklardan elde ettikleri sağlık bilgilerini değerlendirme, doğru olanı ayırt etme ve bu bilgileri kendi sağlık sorunlarını yönetmede etkin biçimde kullanma yeteneğini ifade eder (20). Düşük e-Sağlık okuryazarlığı becerilerine sahip bireyler, güvenilir e-Sağlık bilgilerine erişmekte zorluk yaşarlar (21). İnternetin yaygın kullanımıyla birlikte, ülkemizde e-Nabız ve MHRS gibi dijital sağlık platformlarının kullanımı, bireyin sağlık kararlarına doğrudan etki eder. 2022 yılında toplam nüfusun e-Nabız kullanım oranı yüzde 80,0’dir. Kronik hastalık yükünün en yüksek görüldüğü 65-85 yaş arası nüfusta kullanım oranı yüzde 54, teknoloji kullanımı sınırlı olan 90+ yaş nüfusun kullanım oranı yüzde 33’tür (22). Bu sebeple, dijital sağlık platformları, güvenilir bilgiye erişim ve infodeminin önlenmesinde sağlık okuryazarlığı müdahaleleri için önemli bir araçtır (23).
Sonuç ve Öneriler
Sağlık okuryazarlığı, bireylerin sağlıklı yaşam davranışlarını benimsemesi, sağlık sisteminden doğru zamanda ve doğru şekilde faydalanması ve toplum sağlığının genel olarak iyileştirilmesi için vazgeçilmez bir araçtır. Türkiye’de sağlık okuryazarlığı düzeylerinde son yıllarda yaşanan artışa rağmen, hâlâ toplumun önemli bir kesiminin bu alanda desteğe ihtiyaç duyduğu görülmektedir. Sağlık okuryazarlığını artırmak için çok düzeyli ve kapsayıcı politikalar geliştirilmelidir. Öncelikle, sehven veya kasıtlı olarak paylaşılan yanlış sağlık bilgilerinin yayılımını önleyecek sosyal medya düzenlemeleri ve içerik doğrulama mekanizmaları güçlendirilmelidir. Bu düzenlemeler, infodeminin etkisini azaltarak güvenilir bilgiye erişimi kolaylaştıracaktır.
Giderek önemi artan e-Sağlık okuryazarlığı nedeniyle, dijital platformların etkin ve bilinçli kullanımı için özellikle dijital okuryazarlık seviyesi düşük bireylere yönelik beceri arttırıcı programlar hayata geçirilmelidir. Aynı zamanda, dijital uygulamaların kullanıcı dostu olmasına dikkat edilmelidir. Sağlık kurumları, yerel yönetimler ve sivil toplum kuruluşları iş birliğiyle yürütülecek toplum temelli müdahaleler, toplumun hem bilgilenmesini hem de sağlık sistemine olan güvenini artıracaktır.
Türkiye nüfusunun yaşlandığı göz önünde bulundurulduğunda, sağlık okuryazarlığı yaşlı bireyler için özel olarak ele alınması gereken bir alandır. Yaşlı bireylerde bilişsel gerileme ve modern sağlık bilgilerinin karmaşıklığı, sağlık bilgisini anlama ve uygulamada önemli engeller oluşturmaktadır (24). Bu nedenle, sağlıklı yaşlanmayı destekleyen politikaların, yaşlı bireylerin sağlık okuryazarlığı düzeylerini yükseltecek şekilde tasarlanmasıyla yaşlıların sağlık hizmetlerinden etkili biçimde faydalanması ve yaşam kalitelerinin korunması mümkün olacaktır.
Benzer şekilde, aşı tereddüdü gibi toplum sağlığını doğrudan etkileyen özel konulara yönelik tematik sağlık okuryazarlığı müdahaleleri geliştirilmelidir. Genel geçer bilgilendirme kampanyalarının ötesine geçilerek, hedef grupların bilgi düzeyine, kaygılarına ve güven sorunlarına duyarlı özel programlar tasarlanmalıdır. Bu tür odaklanmış müdahaleler, bireylerin doğru bilgiye erişimini kolaylaştırırken aynı zamanda güven tesis ederek sağlık davranışlarını olumlu yönde etkiler.
Ayrıca, sağlık profesyonellerine yönelik sürekli mesleki gelişim programlarında etkili iletişim ve kültürel yeterlilik becerilerine daha fazla önem verilmelidir. Hasta-hekim etkileşiminde sade, görsel destekli ve açık/anlaşılır bir iletişim dilinin kullanımı teşvik edilmelidir.
Politika yapıcılar, müdahaleleri bölgesel ve kültürel farklılıkları dikkate alarak planlamalıdır. Türkiye gibi ülke içi toplumsal çeşitliliğin yüksek olduğu ülkelerde, yerel ihtiyaçları gözeten ve hedef grupların özelliklerine uygun stratejiler daha etkili sonuçlar verecektir.
Sonuç olarak, sağlık okuryazarlığını artırmaya yönelik bireysel, kurumsal ve sistem düzeyinde atılacak adımlar sadece bireyin sağlığını değil, aynı zamanda sağlık hizmetlerinin sürdürülmesi ve toplumun genel sağlık düzeyini de olumlu yönde etkileyecektir.
Kaynaklar
- Sørensen K, Pelikan JM, Röthlin F, Ganahl K, Slonska Z, Doyle G, et al. Health literacy in Europe: comparative results of the European health literacy survey (HLS-EU). Eur J Public Health. 2015;25(6):1053-1058. https://pubmed.ncbi.nlm.nih.gov/25843827/ (Erişim Tarihi: 21.06.2025).
- World Health Organization. Health literacy. 2024. https://www.who.int/news-room/fact-sheets/detail/health-literacy (Erişim Tarihi: 21.06.2025).
- Liu C, Wang D, Liu C, Jiang J, Wang X, Chen H, vd. What is the meaning of health literacy? A systematic review and qualitative synthesis. Fam Med Community Health [Internet]. 14 Mayıs; 8(2):351. https://fmch.bmj.com/content/8/2/e000351 (Erişim Tarihi: 20.06.2025).
- Santana S, Brach C, Harris L, Ochiai E, Blakey C, Bevington F, et al. Updating health literacy for Healthy People 2030: Defining its importance for a new decade in public health. J Public Health Manag Pract. 2021;27(Suppl 6):258-264.
- Crondahl K, Eklund Karlsson L. The nexus between health literacy and empowerment: A scoping review. SAGE Open. 2016;6(2). https://journals.sagepub.com/doi/full/10.1177/2158244016646410 (Erişim Tarihi: 21.06.2025).
- Huang Y, Qi F, Wang R, Jia X, Wang Y, Lin P, et al. The effect of health literacy on health status among residents in Qingdao, China: A path analysis. Environ Health Prev Med. 2021;26(1).
- Mårtensson L, Hensing G. Health literacy—a heterogeneous phenomenon: a literature review. Scand J Caring Sci. 2012;26(1):151-160. https://pubmed.ncbi.nlm.nih.gov/21627673/ (Erişim Tarihi: 21.06.2025).
- Kajanová A, Řimnáčová Z. Health literacy of the poor. Pomáhajúce Profesie. 2019;2(1):5-16.
- Maričić M, Curuvija RA, Stepović M. Health literacy in female – association with socioeconomic factors and effects on reproductive health. Serbian Journal of Experimental and Clinical Research. 2020;21(2):127-32.
- Hirooka N, Kusano T, Kinoshita S, Aoyagi R, Saito K, Nakamoto H. Association between health literacy and purpose in life and life satisfaction among health management specialists: A cross-sectional study. Sci Rep. 2022;12(1).
- Sørensen K, Van den Broucke S, Fullam J, Doyle G, Pelikan JM, Słońska Z, et al. Health literacy and public health: a systematic review and integration of definitions and models. BMC Public Health. 2012;12(1).
- Guo S, Yu X, Davis E, Armstrong R, Riggs E, Naccarella L. Adolescent health literacy in Beijing and Melbourne: a cross-cultural comparison. Int J Environ Res Public Health. 2020;17(4):1242.
- T.C. Sağlık Bakanlığı Sağlığın Geliştirilmesi Genel Müdürlüğü. Türkiye sağlık okuryazarlığı düzeyi ve ilişkili faktörleri araştırması. C. 1298. Ankara: T.C. Sağlık Bakanlığı; 2024.
- Türkiye Cumhuriyeti Sağlık Bakanlığı Sağlık Bilgi Sistemleri Genel Müdürlüğü. Sağlık istatistikleri yıllığı 2023. Ankara: T.C. Sağlık Bakanlığı; 2025.
- Zhao X, Liu Q, Guo X, Hu X, Li C. Serial Mediation Roles of Empowerment and Self‐care Activities Connecting Health Literacy, Quality of Life, and Glycemic Control in People With Type 2 Diabetes. Worldviews Evid Based Nurs. 2023;21(3):330-337.
- Smith JA, Merlino A, Christie B, Adams M, Bonson J, Osborne R, vd. ‘Dudes Are Meant to Be Tough as Nails’: The Complex Nexus Between Masculinities, Culture and Health Literacy From the Perspective of Young Aboriginal and Torres Strait Islander Males – Implications for Policy and Practice. American Journal of Men S Health. 2020;14(3).
- Khoury G, Ward JK, Mancini J, Gagneux-Brunon A, Nguyen LBL. Health literacy and health care system confidence as determinants of attitudes to vaccines in France: Representative cross-sectional study. JMIR Public Health Surveill. 2024;10(1):e45837. https://publichealth.jmir.org/2024/1/e45837 (Erişim Tarihi: 21.06.2025).
- Siena L, Isonne C, Sciurti A, De Blasiis M, Migliara G, Marzuillo C, vd. The role of health literacy in vaccination behaviours: a systematic review. Eur J Public Health [Internet]. 21 Ekim 2022; 32(Supplement_3). https://dx.doi.org/10.1093/eurpub/ckac131.350 (Erişim Tarihi: 21.06.2025).
- Siena L, Isonne C, Sciurti A, De Blasiis M, Migliara G, Marzuillo C, et al. The role of health literacy in vaccination behaviours: a systematic review. Eur J Public Health. 2022;32(Suppl 3). https://dx.doi.org/10.1093/eurpub/ckac131.350 (Erişim Tarihi: 21.06.2025).
- Norman CD, Skinner HA. eHEALS: The eHealth literacy scale. J Med Internet Res. 2006;8(4):e27. https://www.jmir.org/2006/4/e27 (Erişim Tarihi: 22.06.2025).
- Wang X, Luan W. Research progress on digital health literacy of older adults: a scoping review. Front Public Health. 2022;10.
- Birinci Ş. A digital opportunity for patients to manage their health: Turkey National Personal Health Record System (The e-Nabız). Balkan Med J. 2023;40(3):215. https://pmc.ncbi.nlm.nih.gov/articles/PMC10175887/ (Erişim Tarihi: 22.06.2025).
- Shiferaw KB, Tilahun BC, Endehabtu BF, Gullslett MK, Mengiste SA. E-health literacy and associated factors among chronic patients in a low-income country: a cross-sectional survey. BMC Med Inform Decis Mak. 2020;20(1). https://pubmed.ncbi.nlm.nih.gov/32762745/ (Erişim Tarihi: 22.06.2025).
- Hirooka N, Kusano T, Kinoshita S, Aoyagi R, Saito K, Nakamoto H. Association between health literacy and purpose in life and life satisfaction among health management specialists: a cross-sectional study. Sci Rep. 2022;12(1).
Yazının PDF versiyonuna ulaşmak için tıklayınız.
SD (Sağlık Düşüncesi ve Tıp Kültürü) Dergisi 2025/1 tarihli, 67. sayıda sayfa 18– 21’de yayımlanmıştır.







