Sosyal Güvenlik Kurumu; kurulduğu günden bu yana sürekli bir gelişim ve değişim içerisinde hem mevzuat hem teknik hem insan gücü kapasitesini geliştirmeye yönelik çalışmalar yapmakta hem de eş zamanlı olarak mümkün mertebe bunu -başta sağlık sigortacılığı olmak üzere- ilgili alanların gelişimine ve sürdürülebilirliğine hasretmektedir. Bugün itibarıyla tüm bileşenleri ile SGK, sağlık sisteminin regülasyonunda önemli bir rol oynamakta ve özellikle geri ödeme politikaları ile sistem içerisinde başat bir aktör olarak yerini almaktadır. SGK’nın sağlık sigortası teminat paketi çok kapsamlı olup başta koruyucu sağlık hizmetleri olmak üzere tedavi edici hizmetler, rehabilitasyon ve bu hizmetlere ilişkin ilaç, tıbbi malzeme ve özellikli tüm ürünleri içermektedir. Bu bağlamda 5510 sayılı Sosyal Sigortalar ve Genel Sağlık Sigortası Kanunu’nun özellikle 63. ve 73. maddeleri ana politikayı belirlemektedir. Bu iki madde sağlık sigortacılığının yapı taşı olmakla birlikte sistemin temel işleyişi ve etki alanını net bir şekilde ortaya koymaktadır. Finansmanı sağlanacak sağlık hizmetlerine ilişkin 5510 sayılı Sosyal Sigortalar ve Genel Sağlık Sigortası Kanunu’nun 63. maddesi irdelendiğinde, sağlık sigortası teminat paketinin ne kadar geniş ve kapsayıcı olduğu görülmektedir. Bu madde; genel sağlık sigortalısının ve bakmakla yükümlü olduğu kişilerin sağlıklı kalmalarını, hastalanmaları halinde sağlıklarını kazanmalarını, iş kazası ile meslek hastalığı, hastalık ve analık sonucu tıbben gerekli görülen sağlık hizmetlerinin karşılanmasını, iş göremezlik hallerinin ortadan kaldırılmasını veya azaltılmasını temin etmeyi amaçlamaktadır. Bu amaca binaen; kişilerin hastalanmalarına bakılmaksızın kişiye yönelik koruyucu sağlık hizmetleri ile insan sağlığına zararlı madde bağımlılığını önlemeye yönelik koruyucu sağlık hizmetleri; kişilerin hastalanmaları halinde ayakta veya yatarak yapılabilecek tüm iş ve işlemler (ağız ve diş sağlığı hizmetleri dahil); analık sebebiyle ayakta veya yatarak yapılabilecek tüm iş ve işlemler; belli şartları yerine getirmeleri kaydıyla yardımcı üreme yöntemi tedavileri; sağlık hizmetleriyle ilgili teşhis ve tedavileri için gerekli olabilecek kan ve kan ürünleri, kemik iliği, aşı, ilaç, ortez, protez, tıbbi araç ve gereç, kişi kullanımına mahsus tıbbi cihaz, tıbbi sarf, iyileştirici nitelikteki tıbbi sarf malzemelerinin sağlanması, takılması, garanti süresi sonrası bakımı, onarılması ve yenilenmesi hizmetleri finanse edilmektedir.
Sağlık hizmetlerinin ödenecek bedellerinin belirlenmesine yönelik 5510 sayılı Sosyal Sigortalar ve Genel Sağlık Sigortası Kanunu’nun 73. maddesi ise; geniş, esnek ve yönetilebilir bir sistem kurulmasını teşvik edici hususlar içermektedir. Bu maddede; SGK tarafından ödenecek bedelleri belirlemeye ilgili Bakanlık, kurum ve sağlık hizmet sunucularının yer aldığı dokuz kişiden oluşan Sağlık Hizmetleri Fiyatlandırma Komisyonu yetkili kılınmıştır. Ayrıca Komisyonun, tıp eğitimini, hizmet basamağını, alt yapı ve kaynak kullanımı ile maliyet unsurlarını dikkate alarak sağlık hizmeti sunucularını fiyatlandırmaya esas olmak üzere ayrı ayrı sınıflandırabilmesine ve 63. madde hükümlerine göre finansmanı sağlanan sağlık hizmetlerinin SGK tarafından ödenecek bedellerini; sağlık hizmetinin sunulduğu il ve basamak, devletin doğrudan veya dolaylı olarak sağlamış olduğu sübvansiyonlar, sağlık hizmetinin niteliği itibarıyla hayati öneme sahip olup olmaması, kanıta dayalı tıp uygulamaları, maliyet-etkililik ölçütleri ve genel sağlık sigortası bütçesi dikkate alınmak suretiyle, her sınıf için tek tek veya gruplandırarak belirlemek görevi verilmiştir. Global bütçelemeye ilişkin kanun hükmü de 73. maddenin 8. fıkrasında yer almaktadır. İlgili fıkrada SGK, kamu idarelerince verilecek sağlık hizmetlerini götürü bedel üzerinden hizmet alım sözleşmesiyle de sağlamaya yetkili kılınmıştır. Kamu idaresi sağlık hizmeti sunucularının, sözleşmede belirtilen götürü bedel karşılığında genel sağlık sigortalısı ve bakmakla yükümlü olduğu kişilere sözleşme kapsamında verilmesi gereken her türlü sağlık hizmetini sunmakla yükümlü olduğu ve sözleşmede belirtilen götürü bedel dışında SGK’dan veya genel sağlık sigortalısı ve bakmakla yükümlü olduğu kişilerden Kanun’da belirtilen ilave ücretler ve katılım payları dışında ayrıca bir bedel talep edemeyeceği öngörülmüştür. Ayrıca götürü bedel üzerinden hizmet alım sözleşmesiyle temin edilen hizmetler için SGK’ya ayrıca fatura ve dayanağı belge gönderilmeyeceği ve uygulama ilişkin usul ve esasların Sağlık Bakanlığı ile müştereken belirleneceği ortaya konmuştur. 73. maddenin 12. fıkrasında ise SGK’ya, fatura denetimi konusunda kriterler koyma, alternatif geri ödeme modelleri oluşturma ve bu konularda tespitler ve denetimler yapma yetkisi verilmiştir. Bunun yanı sıra özellikle 5510 sayılı Kanun’un 63. ve 73. maddelerinin uygulanmasına yönelik çıkarılan ikincil mevzuatlar (SGK Sağlık Uygulama Tebliği (SUT), SGK sağlık hizmeti satın alım sözleşmelerinin/protokollerinin hazırlanması ve akdedilmesine ilişkin yönetmelik ve bu yönetmelik esas alınarak hazırlanan sözleşme ve protokoller vb.) taraflar arası uygulamaların ana çerçevesini çizmekte ve belirleyici olmaktadır.
Mevcut Durum ve Global Bütçe
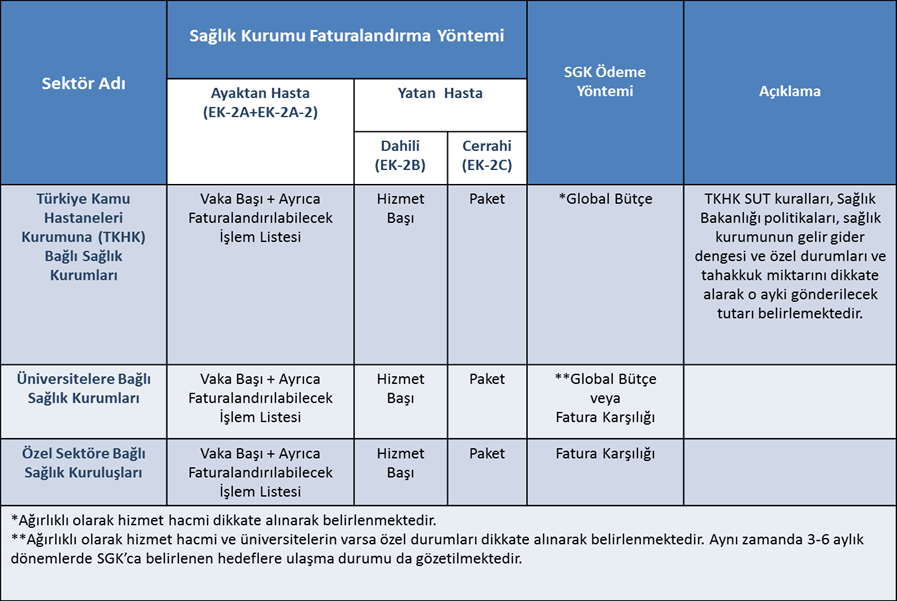
Tablo 1: Geri Ödemede Mevcut Durum
Bugün itibarıyla sağlık finansmanında önemli bir yere sahip olan ve geri ödemenin anayasası olarak adlandırabileceğimiz Sağlık Uygulama Tebliği; kamu, özel ve üniversite sağlık kurum ve kuruluşlarını kapsamakta ve kısmen de olsa sektör bazında farklı fiyatlandırma ve kuralları içermektedir. Aynı zamanda ayaktan hasta, yatan dahili branş hastalar ve yatan cerrahi branş hastalar bağlamında da farklı fiyatlandırma konseptini içinde barındırmaktadır. Buna ilaveten ülkemizdeki gerek kalite çalışmaları gerek elektronik kayıt sistemlerinde kat edilen ciddi ve önemli mesafeleri fırsata dönüştürme adına geri ödemede; hasta güvenliğinin geliştirilmesi, özellikli sağlık hizmetlerini teşvik etme, hastalık yükü fazla olan hastalıklara sahip hastaların daha nitelikli hizmet almasını sağlama ve bazı tıbbi işlemlerin sonuçları üzerinden değerlendirilmesini öngören hususların yer alması artık bir zorunluluk olarak karşımıza çıkmaktadır.
SUT temelinde ele alınan global bütçe uygulamasının ülkemizdeki genel seyrine baktığımızda; ilk olarak 2009 yılında Sağlık Bakanlığı ile başladığını ve son yıllarda üniversite hastanelerinin de kısmen katılımıyla biraz daha kapsamının genişlediğini görüyoruz. Sağlık Bakanlığına yönelik uygulanan global bütçenin hastane bazlı değil, Sağlık Bakanlığına/Türkiye Kamu Hastaneleri Kurumu’na (TKHK) bağlı tüm sağlık kurum ve kuruluşlarının genel olarak hizmet hacmi dikkate alınarak yıllık bir tutar belirlenmek suretiyle 12 ay üzerinden aylık bazda ödeme yapıldığını görüyoruz. Hastane bazlı ödemeyi ise Sağlık Bakanlığı SUT kurallarını dikkate almak kaydıyla, kendi politikaları, sağlık kurumunun gelir gider dengesi, kuruma özel durumlar ve tahakkuk miktarı gibi hususları gözeterek global bütçe üzerinden yapmaktadır. SGK-Sağlık Bakanlığı global bütçe mantığında genel olarak hizmet hacmi üzerinden bütçenin belirlendiğini ifade edebiliriz. Bazı üniversite hastanelerinin global bütçeye geçmesiyle birlikte üniversite hastanelerinde de global bütçe uygulaması başlamış olup her geçen gün global bütçeye geçen üniversite hastanesi sayısı da artmaktadır. Üniversite hastanelerine yönelik global bütçe uygulaması hastane bazında uygulanmakta, bütçe miktarı da yıllık ve genel olarak hizmet hacmi dikkate alınarak belirlenmektedir. Özel sektörde ise SUT kapsamında faturalar da gerekli incelemeler yapıldıktan sonra fatura karşılığı ödeme gerçekleştirilmektedir. Global bütçelemenin Sağlık Bakanlığından sonra üniversite hastanelerini de kapsaması, özel sektörün de bu modele göre sistem içerisinde yer almasını gerekli kılmaktadır. Çünkü sektörler arası parçalı yapı, bazı handikapları içinde barındırmaktadır. Parçalı yapının yönetim ve kontrolünün zorlaşmasıyla birlikte özellikle hizmet dengesi ve rekabet olumsuz etkilenebilmektedir. Diğer bir husus ise global bütçe uygulamasında belirlenecek global bütçe miktarının genel olarak hizmet hacmi üzerinden belirlenmesi, ilk yıllarda yeterli ve önemli bir aşama olarak değerlendirmekle birlikte zaman içerisinde kapsam ve içerik olarak geliştirilememesi bütçelemenin eksik bir noktası olarak karşımıza çıkmaktadır. Bugün itibarıyla gecikmiş olmakla birlikte global bütçe içeriğinin kaliteli, nitelikli ve hasta güvenliğini esas alan aynı zamanda pozitif ve negatif teşvik mekanizmaları ile desteklenen bir hüviyete bürünmesi sağlık sistemini ve sağlık finansmanını olumlu etkileyecektir. Her şeye rağmen global bütçe deneyimi daha da geliştirilmeli, sağlık finansmanı ve hasta güvenliğine olumlu katkılar yapacak şekilde evrilmelidir. Denetim boyutu da muhakkak sistem içerisinde yer almalıdır.
Teşhis İlişkili Gruplar (TİG)
Bilindiği üzere TİG; benzer klinik ve kaynak kullanım özelliklerine sahip vakaların gruplandığı, yatan hastalara yönelik geliştirilmiş bir sistemdir. TİG sistematiğinde yaklaşık olarak 16.013 tanı, 6.055 işlem ve 2.408 morfoloji tanısı belli bir algoritma çerçevesinde bir araya getirilerek dahili, cerrahi ve diğer kategorilerde olmak üzere tüm yatan hastaları kapsayan ülke ihtiyaçlarına göre yaklaşık 490-1.200 arasında değişen yönetilebilir sayıda TİG grubuna dönüştürülmektedir. Birçok gelişmiş ülkede geri ödemede kullanılan TİG’in ülkemizdeki serüveni; 2004 yılında Sağlık Bakanlığı, Maliye Bakanlığı ile Çalışma ve Sosyal Güvenlik Bakanlığının yer aldığı Hacettepe Üniversitesi Araştırma Projesi (HÜAP) kapsamında 665 gruptan oluşan Avustralya modeli (ICD-10-AM 4. Versiyon ve AR-DRG 5,1) ile başlamıştır. Bu proje 2008 yılında tamamlanmış ve 2009 yılından itibaren Sağlık Bakanlığının bu konudaki gayreti sayesinde daha da geliştirilmiş ve ciddi mesafeler kat edilmiştir. Sağlık Bakanlığının yaptığı çalışmaların birkaçını özetleyecek olursak; TİG veri giriş programı yazılımı gerçekleştirilmiştir. Programa tüm kamu, özel ve üniversite hastaneleri sorunsuz, düzenli bir şekilde veri gönderimi yapmaktadır. Veri gönderimi için 5.200’e yakın sağlık çalışanına beş günlük temel eğitim verilerek sektörde yeterli sayı ve nitelikte insan gücü kapasitesi oluşturulmuştur. İleri ve branş bazlı eğitim çalışması yapılarak kodlayıcı kalitesi artırılmıştır. Geliştirilen kodlama değerlendirme sistemi (KoDeSis) ile veri kalitesi izleme ve değerlendirme sistematiği kurulmuştur. Maliyet çalışması yapılarak 665 TİG’e ait Türkiye Bağıl Değer Skalası oluşturulmuştur. Avustralya’dan güncel TİG versiyonlarının (ICD-10-AM 7. Versiyon ve AR-DRG 6,0) lisansı alınmıştır. TİG alanında basılı materyaller (kitaplar) hazırlanmış, sempozyumlar, kurslar ve bilgilendirme toplantıları gerçekleştirilmiştir. Sağlık Bakanlığının TİG konusundaki tecrübesi ve gerçekleştirdiği faaliyetler bir bakıma SGK’nın geri ödemede TİG’i kullanması için ciddi bir altyapı oluşturmuştur. Bu faaliyetlerin geçiş sürecinin daha sağlıklı olması ve bu konu da atılacak adımların daha hızlı atılması noktasında ciddi katkıları olacaktır.
Sağlık Sigortacılığında Paradigma Değişikliği
SGK olarak süreç içerisinde edindiğimiz tecrübe ve kat ettiğimiz mesafe, MEDULA veri havuzu, mevcut kaynaklarımız, paydaşların faaliyetleri, katma değeri ve değişen ihtiyaçlar göz önünde bulundurularak sağlık sigortacılığında kaçınılmaz görünen paradigma değişikliğini kurgulamamız ve yönetmemiz gerekiyor. Bu paradigma değişikliği tüm unsurları muhakkak bilgiye dönüştürmek suretiyle paydaşlarla işbirliği içerisinde hasta güvenliği ekseninde sürdürülebilir bir sağlık finansmanını hedeflemelidir. İlgili Kanun ve ikincil mevzuatlar; esnek, yönetilebilir ve uygulanabilir politikalar geliştirmemize cevaz vermekte ve bu bağlamda elimizi güçlendirmektedir. Sağlık sigortacılığında paradigma değişikliği; bu kadar geniş ve kapsayıcı nitelikteki sağlık sigorta teminat paketinin sürdürülebilirliğinin sağlık finansman modelinin geliştirilmesine dayandığı gerçeğinden hareketle şekillenmelidir. Sürdürülebilir sağlık finansman modelinde önem arz eden ilk konu, geri ödeme kurallarının içeriği ve etkinliğidir. İkinci sırada ise, bu kurallara uyulup uyulmadığının denetimi ve sonuçları itibarıyla gerekli müdahalelerin yapılmasıdır. Sağlık finansman modeli aşağıdaki parametreleri de içinde barındırmak suretiyle daha şeffaf, yönetilebilir ve paydaşlar arası risk paylaşımının optimize edildiği bir yapıya kavuşturulmalıdır. Bunlar; rehberlik, kaynakların etkin ve verimli kullanımını teşvik etme, maliyet kontrolünü teşvik etme, hasta güvenliğini güvence altına alma, sağlık politikalarını destekleme, özellikli sağlık hizmetlerini nitelikli ve ulaşılabilir kılma, güven indeksleri ve risk odaklı denetim, pozitif ve negatif teşvik, merkezi otokontrol, elektronik faturalandırmadır. SGK olarak yukarıdaki amaçlara ulaşmak adına aşağıda yer alan ana başlıklarda yapılan/yapılacak çalışmalara ana hatlarıyla değinilmektedir.
a) Yeni Global Bütçe Konsepti
Sağlık sigortacılığının geri ödeme mekanizması Tablo 2’de görüldüğü gibi ihtiyaçlara ve zamanın ruhuna göre değişip gelişmektedir. Şu anda Tablo 2’deki 3 no’lu aşamadayız. Hedefimiz ise 4 ve 5 no’lu aşamaları birleştirerek ihtiyaçlarımızı giderecek bir model tasarlamaktır.
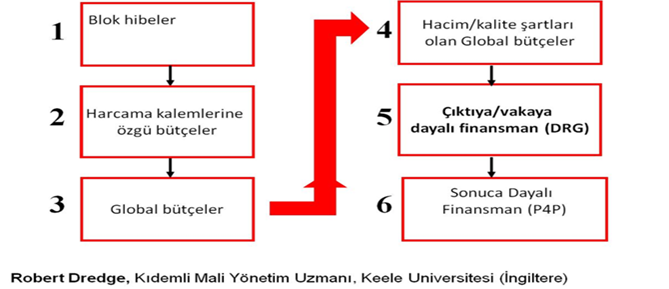
Tablo 2: Geri Ödeme Mekanizmalarının Gelişimi
Tasarladığımız modelde aşağıdaki parametreler yer alacak olup bütüncül bir bakış açısı oluşturulması hedeflenmektedir.
– Hizmet hacmi ve nitelik (ayaktan vaka başı+TİG)
– Özellikli sağlık hizmeti sunma durumu (yoğun bakım ünitesi, yanık merkezi, inme merkezi, kalp krizi, komplike-riskli işlemler vb.)
– Hastalık yükü yüksek hastalıklara yönelik verilen hizmetlerin niteliği (diyabet, KOAH, KKH, inme vb.)
– Hasta güvenliği uyum düzeyi
– Sağlık kurumu güven indeksi
– Pozitif ve negatif teşvik
– Hastaneye veya Sağlık Bakanlığına spesifik hedefler
Bu modelde yer alan parametrelerin etki düzeyi kendi içinde ağırlıklandırılarak önem derecesine göre belirlenecektir. Ancak ağırlığın büyük bir kısmını da hizmet hacmi (ayaktan vaka başı + TİG) oluşturacaktır. Global bütçe-TİG ilişkisini bu konseptte ele aldığımızda, global bütçenin yatan hasta ayağında TİG belirleyici olacaktır. Bu vesileyle ülkemizdeki global bütçe ve TİG tecrübesini bir araya getirmek, sonuçları olumlu etkileyecek ve paydaşlar arası risk paylaşımını da bir dengeye oturtacaktır. Aslında global bütçe TİG ile daha yönetilebilir bir yapıya dönüşecektir. Aynı zamanda TİG, global bütçeyi tamamlayan önemli bir argüman olarak karşımıza çıkmaktadır. Tersten baktığımızda ise global bütçe uygulaması TİG’e geçişi kolaylaştıracak ve hızlandıracaktır. Her iki kavram da, uygulama başarısı adına birbirinin katalizörü durumundadır. Bu bağlamda global bütçe içerik ve kurallar açısından geliştirilmekte ve TİG’in kullanımı içinde gerekli adımların atılmasına katkı sunmaktadır.
b) Sağlık Kurumu ve Hekim Güven İndeksi
Dört düzeyli (yüksek, orta ve düşük risk, risk yok) sağlık kurumu ve hekim bazlı güven indeksi oluşturulacaktır. Güven indeksi ile sağlık kurumu ve hekimler bir sınıflandırmaya tabi tutulacaktır. Bu sınıflandırmada esas alınan parametreler aşağıda yer almaktadır. Bu parametreler esas alınarak oluşturulan güven indeksi sayesinde “risk odaklı” denetime de altyapı hazırlanmış olacaktır.
– SUT kurallarına uyma düzeyi
– Tıbbi endikasyon uygunluk düzeyi
– Altapı-cihaz-insan gücü kapasitesi ve hizmet üretim korelasyonu
– Usulsüz ve yersiz işlem yapma durumu (belgelerin gerçeğe aykırı düzenlenmesi, sunulmayan sağlık hizmetlerinin faturalandırılması, kapsam dışı hizmetlerin kapsamda gösterilmesi vb.)
c) Risk Odaklı Denetim
Risk odaklı denetimde güven indeksi esas alınacaktır. Güven indeksi temelinde risk düzeyine göre bir yaklaşım sergilenecektir. Bu denetim modelinde, hem insan ve zaman kaynağı hem de hastane ve hekimlerde olumlu yönde davranış değişikliği sağlama yönünde kazanımlar olacaktır. Aşağıdaki tabloda risk odaklı denetimin genel çerçevesini görmekteyiz. Risk odaklı denetim sonucunda başarısız olanlara; öncelikle rehberlik yapma, sonrasında hastane ve hekim bazlı uyarı, cezai müeyyide ve sözleşme iptaline varıncaya kadar bir dizi yaptırım uygulanacağı gibi başarılı olanlara da pozitif teşvik verilmesi öngörülmektedir. Risk düzeyine göre de sağlık kurumlarının belli oranda rastgele olarak yerinde denetimi sağlanacaktır.
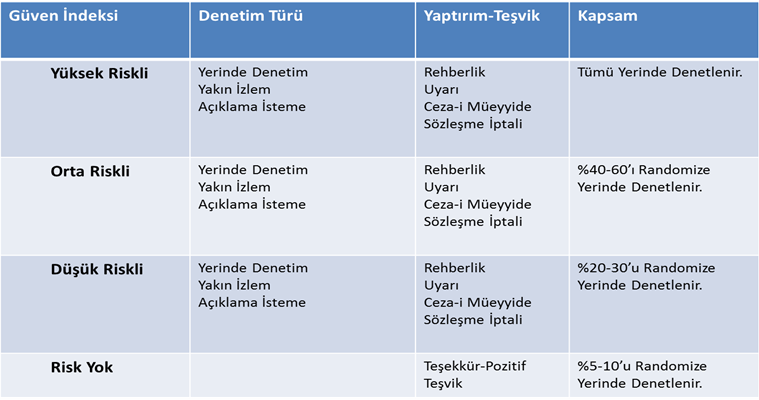
Tablo 3: Risk Odaklı Denetimin Çerçevesi
d) Rehberlik
Rehberlik büyük bir önem arz etmektedir. Bu kapsamda sağlık sektörüne yönelik düzenli ve dönemsel olarak ilgili mevzuat ve kuralları içeren eğitimler verilecektir. Ayrıca hazırlanacak olan kullanıcı dostu kılavuzlar ve elektronik arama motorları ile de doğru iş ve işlemler yapmalarına destek olunacaktır.
e) Elektronik Fatura ve İnceleme Döngüsü
Faturaların elektronik ortamda gönderilmesi, incelenmesi ve saklanmasına ilişkin 5502 sayılı Sosyal Güvenlik Kurumu Kanunu ek madde 1’de gerekli düzenlemeler yer almaktadır. İlgili maddede özetle; SGK’nın, Sağlık kurumlarından hizmete ilişkin fatura ve benzeri belgeleri 4.1.1961 tarihli ve 213 sayılı Vergi Usul Kanunu’nun mükerrer 242. maddesine uygun olarak elektronik ortamda düzenlemelerini ve bunların dayanağı belgelerle birlikte elektronik ortamda göndermelerini isteyebileceği, bu takdirde ilgililere yapılacak ödemelerin bu belgeler üzerinde yapılacak incelemelere göre sonuçlandırılabileceği ifade edilmektedir. Elektronik ortamda belge düzenlenmesine, bu belgelerin saklanmak veya incelenmek üzere ilgili birimlere iletilmesine, bilgi aktarımında uyulacak format ve standartlar ile uygulamaya ilişkin usul ve esasları Maliye Bakanlığının görüşlerini alarak belirlemeye SGK yetkili kılınmıştır. Bu maddeye uygun olarak yapılan inceleme ve ödemenin 10.12.2003 tarihli ve 5018 sayılı Kamu Mali Yönetimi ve Kontrol Kanunu’na uygun olarak yapılmış sayılacağı hükme bağlanmıştır. Bu çerçevede MEDULA sistemini daha da geliştirerek elektronik faturalama aşamasına geçilmesi, belirlenen format ve standartlara göre SGK’ya gönderilen faturaların ön değerlendirmeye tabi tutulması ve ön değerlendirmeyi geçen fatura ve eklerinin hekim değerlendirmesine sunulması öngörülmektedir. Ayrıca hekim değerlendirmesi ile birlikte oluşturulacak bilimsel danışma komisyonları ile de tıbbi konuların ilgili danışma komisyonlarından alınacak görüş doğrultusunda uygunsuzluk kategorisi üzerinden sonuçlandırılması düşünülmektedir. Bu suretle belirlenecek uygunsuzlukların sağlık kurumuna bildirilmesi, sağlık kurumunun itirazı söz konusu ise ilk aşamada alt komisyona çağrılması, itirazlarının devam etmesi durumunda üst komisyon (anonim ve alanında uzman belli bir iş tecrübesine sahip hekimlerden oluşturulacaktır) değerlendirmesi sonucu nihai kararın verilmesi sağlanacaktır.
– Elektronik fatura gönderme
– Ön değerlendirme
– Hekim değerlendirmesi
– Danışma komisyonu
– Uygunsuzlukların belirlenmesi ve sağlık kurumuna bildirimi
– İtiraz süreci
– Alt komisyon değerlendirmesi
– Üst komisyon değerlendirmesi
– Ödeme tutarının kesinleşmesi
f) Fatura İnceleme Birimi Otokontrolü
Fatura inceleme birimindeki hekimlerin fatura değerlendirme sonuçları, hata kategorileri üzerinden rastgele dönemler halinde incelenecektir. Bu inceleme sonucunda tespit edilen hataların raporlanması suretiyle hekimlere gerekli geri bildirimlerin yapılması ve ortaya çıkan eğitim ihtiyaçlarının giderilmesi öngörülmektedir. Ayrıca hataların minimize edilmesi sağlanarak standart bir değerlendirme yapılması amaçlanmaktadır. Süreç içerisinde bu uygulamanın pozitif ve negatif teşvik ile ilişkilendirilmesi sağlanacaktır.
• Hekim fatura değerlendirme sonuçları
• Hata kategorileri üzerinden hataların tespiti ve raporlanması
• Hekimlere geri bildirim yapılması ve eğitim
• Pozitif ve negatif teşvik
Sonuç
Ülkemizdeki sağlık sigortacılığının mevcut durumu, global bütçenin uygulanma serüveni, TİG’in gelişimi, bu iki kavramın birbiriyle ilişkisi ve SGK’nın sağlık sigortacılığındaki paradigma değişikliğini ele aldığımız bu yazıda; genel olarak sistem ve yapılacak çalışmalar ana hatlarıyla ele alınmıştır. Her ödeme yönteminin risk düzeyi; geri ödeme kurumu, sağlık kurumları ve hastalar açısından farklılık arz etmektedir. Önemli olan risk paylaşımının makul düzeylerde ve sürdürülebilir olmasıdır. Ayrıca bu yazıda değinmediğimiz, “hizmetlerin fiyat realizasyonunun önemi ve sekonder olumsuzlukları” konusu da bu yeni konseptte ele alınacaktır. Sonuçta sağlık sigortacılığının yeni konseptinde hedeflenen; sistemin ölçülebilir, uygulanabilir, sürdürülebilir ve tüm bileşenlerinin eş zamanlı olarak birbiriyle ilişkilendirilebilir olması ve bu suretle bütüncül bir bakış açısının oluşturulmasıdır. Buna binaen yeni konseptin ana parametrelerini özetleyecek olursak; etkin bir global bütçeleme, hizmet hacmi ve nitelik (ayaktan vaka başı + TİG), özellikli sağlık hizmeti sunma durumu, hastalık yükü yüksek hastalıklara yönelik verilen hizmetlerin niteliği, hasta güvenliği uyum düzeyi, sağlık kurumu güven indeksi, pozitif ve negatif teşvik, hastaneye veya sağlık bakanlığına spesifik hedefler, elektronik faturalama, risk odaklı denetim, merkezi otokontrol ve rehberlik olarak ifade edebiliriz.
Kaynaklar
5510 sayılı Sosyal Sigortalar ve Genel Sağlık Sigortası Kanunu, 16.6.2006 tarih 26200 sayılı Resmi Gazete.
5502 sayılı Sosyal Güvenlik Kurumu Kanunu, 20.5.2006 tarih 26173 sayılı Resmi Gazete.
Güler, H. (2016) Fatura Değerlendirme Sistemi (FaDeSis) Yayınlanmamış Notlar
Sosyal Güvenlik Kurumu ile Sağlık Bakanlığı Arasında 2016 Yılı Götürü Bedel Üzerinden Sağlık Hizmetleri Alım Sözleşmesi ve Usul Esasları
Sosyal Güvenlik Kurumu ile Hacettepe Üniversitesi Tıp Fakültesi Arasında 2017 Yılı Götürü Bedel Üzerinden Sağlık Hizmetleri Alım Sözleşmesi ve Usul Esasları
Sosyal Güvenlik Kurumu Sağlık Uygulama Tebliği, 24.03.2013 tarih 28597 sayılı Resmi Gazete, (Erişim Tarihi: 01.03.2017)
Tosun, N.(2011). TİG Uygulama Rehberi, tig.saglik.gov.tr, (Erişim Tarihi: 01.03.2017)
Ünal, D., Güler H.(2014). Teşhis İlişkili Gruplar Bilgilendirme Rehberi, tig.saglik.gov.tr, (Erişim Tarihi: 01.03.2017)
Yazının PDF versiyonuna ulaşmak için Tıklayınız.
SD (Sağlık Düşüncesi ve Tıp Kültürü) Dergisi, Mart-Nisan-Mayıs 2017 tarihli 42. sayıda, sayfa 70-71’de yayımlanmıştır.







