Dr. Bahadır Turan
Çin’in Wuhan Eyaleti’nde ilk vakaların ortaya çıkmasından sonra, COVID-19 dünya çapında hızla yayılmaya başlamıştır. Dünya, şu anda 100 milyondan fazla vaka ve milyonlarca ölüm için yas tutmaktadır (1). Türkiye, COVID-19 salgınının ilk günlerinde ulusal planları harekete geçiren ilk ülkelerden biri olmuş, Dünya Sağlık Örgütü henüz mart ayı ortasında bu krizi salgın olarak doğrulamadan önce, ülkemizde 10 Ocak 2020 tarihinde bilimsel bir danışma kurulu oluşturulmuştur. Kurul başlangıçta, tıp ve hukukun farklı dallarında uzmanlaşmış akademisyenler ve tıp uzmanları da dahil olmak üzere 38 üyeden oluşturulmuştur. Kurulun tedavi kılavuzlarından, halk sağlığı önlemlerine ve sınır politikalarına kadar uzanan önerileri, ülkemizde güçlü bir salgın yönetimi politikasının şekillenmesinde önemli bir rol oynamıştır. Kanıta dayalı bu yaklaşımın bir sonucu olarak, ülkemizde ilk vakanın görülmesi mart ayının ortasına kadar ertelenmiş ve bu da sağlık sisteminde gerekli hazırlıkların yapılması için zaman sağlamıştır (2).
Şaşırtıcı olmayan bir şekilde sağlık sistemleri, savaşlar ve geçmişte yaşanan diğer salgınlar gibi tüm küresel travmalarda olduğu gibi bu dönemde de en fazla baskı altında olan sistem olarak göze çarpmaktadır (3). Hükümetlerin tepkileri, sağlık politikaları, sağlık sistemlerinin kapasiteleri ve hatta hastalığı teşhis etme ve tedavi etme yöntemleri dünya çapında büyük oranda değişkenlik gösterse bile ortak küresel gerçek; koşullar ne olursa olsun, ağır hastalık ve hatta hayatlarını kaybetme pahasına, diğer insanların hayatlarını kurtarmak için kahraman sağlık ordularının verdiği mücadeledir. Bu mücadele sağlık çalışanlarının hastalığa yakalanma baskısının ötesinde, uzun çalışma saatleri, ailelerinden ayrı kalma, yorgunluk, mesleki tükenmişlik, damgalanma ve fiziksel ve psikolojik şiddet dahil olmak üzere birçok başka sorunu beraberinde getirmektedir (4).
Sağlık çalışanlarının psikolojik sağlığı, bir pandemi sırasında özellikle önemlidir. Çin’den gelen ön raporlar, sağlık sektörü çalışanlarının şiddetli uykusuzluk, anksiyete, depresyon, somatizasyon ve obsesif-kompulsif semptomlara ve dolayısıyla aşırı yüklenme ve tükenmişlik riskine daha yatkın olduğunu göstermektedir (5). COVID-19 salgını için alınan halk sağlığı önlemleri, sağlık profesyonellerinin bile psikiyatristlerle temastan kaçınması, yüz yüze psikiyatri seanslarına dayanan klasik psikiyatri kliniklerinin salgın sırasında geçici olarak durdurulması, sağlık çalışanlarına psikiyatrik yardım sağlamada sorunlar oluşturmuştur (6). Bu noktada telesağlık uygulamaları, dünya çapındaki çoğu tıp dernekleri tarafından önerilen birincil destek kaynağı olarak dikkat çekmeye başlamıştır (6, 7).
Sağlık Bakanlığı bünyesinde Sağlık Hizmetleri Genel Müdürlüğü Otizm, Zihinsel Özel Gereksinimler ve Nadir Hastalıklar Dairesi olarak Sağlık Bilgi Sistemleri Genel Müdürlüğü ile Türkiye’deki 1 milyondan fazla sağlık çalışanının ve çocuklarının ruh sağlığı ihtiyaçlarını desteklemek için telesağlık uygulamalarını yerel psikososyal destek ekipleri ile birleştiren ve görüntülü görüşmelerden acil müdahalelere kadar hizmet veren; özetle sağlık çalışanlarına psikiyatrik yardım sağlamayı amaçlayan bir sistem oluşturmuştur (8).
Bakanlık tarafından geliştirilen Ruh Sağlığı Destek Sistemi (RUHSAD), Türkiye’deki sağlık çalışanları ve çocuklarına psikiyatrik yardım sağlamak için tasarlanmış bir sistemdir ve telesağlık uygulamalarını yerel psikososyal müdahale ekiplerinin hizmetleriyle birleştirir. RUHSAD adını taşıyan bir mobil uygulama sistemin merkezinde yer almaktadır. Uygulama bir mobil cihaza indirildiğinde, sistem verilen kimlik numarasını Bakanlık kayıtlarıyla eşleştirir. Kişinin Bakanlığa bağlı bir sağlık personeli olduğu onaylandıktan sonra ikinci adımda, sistem kişiye ihtiyaç duyulan desteğin türü hakkında seçenek sunar. Kişi “kendim için desteğe ihtiyacım var” veya “çocuğum için desteğe ihtiyacım var” seçeneklerinden birini seçtikten sonra 7/24 aktif olan Bakanlık bünyesindeki operatörler sağlık çalışanını karşılar ve ilk şikâyeti belirlemek için sorunla ilgili kısaca kısa mesajla yazılı bilgi isterler. Operatörler daha sonra psikiyatristler tarafından önceden hazırlanmış nöbet listelerini kullanarak, ihtiyacı için başvuran sağlık çalışanı ile psikiyatriste bir randevu planlar. Randevu zamanı geldiğinde, bir çocuk/ergen veya yetişkin psikiyatristi sistem üzerinden video görüşmesi başlatır. Sistemin çalışma şeması Şekil 1’de özetlenmiştir.
Mobil uygulama ayrıca operatörlerin ve psikiyatristlerin acil durumları yerel birimlere bildirmesine izin veren kullanıcıların mevcut iletişim bilgilerini ve adreslerini de gösterir. Sistem üzerinden 21 yetişkin psikiyatristi ve 17 çocuk ve ergen psikiyatristi gönüllü olarak hizmet vermiştir. 8 Nisan 2020 tarihinde sistem tüm sağlık birimlerine ve medyaya duyurulmuştur. Şu ana kadar yaklaşık 3 bin 97 kişi operatörlere ulaşarak sisteme kayıt yaptırmıştır. Sağlık sisteminde çalışan mesleklerin tümünden ve ülkenin tüm şehirlerinden başvurular alınmıştır. Katılımcıların dörtte birini çocukları için destek isteyen sağlık çalışanları oluşturmuştur. Erişkinler için ilk başvuru şikâyeti en sık kontaminasyon korkusu, uyku problemleri, depresif şikayetler iken çocuklar için ise pandemiyi çocuklara anlatmaları ile ilgili danışmanlık, pandemi ile ilişkili anksiyete ve hiperaktivite ve davranış problemleri olarak göze çarpmıştır (8). Katılımcılardan 5’inin acil destek ihtiyacının olduğu belirlenmiş, yerel müdahale ekipleri ile derhal iletişime geçilmiş ve gerekli destek sağlanmıştır.
Bu sistemde esas olarak hem telepsikiyatrinin COVID-19 pandemisi gibi halk sağlığı krizlerinde faydalı olabileceği hem de en önemlisi söz konusu sistemin sadece telefon hatları veya görüntülü görüşmelerden oluşmaması gerektiğini gösterilmek istenmiştir. Telesağlık uygulamaları ile yerel müdahale ekiplerini birleştiren sistemlerin bu bağlamda daha etkili olabileceği ve bu tür organizasyonların kısa zamanda kurulabilmesinin mümkün olabileceği değerlendirilmiştir. İlerleyen zamanlarda, bu tür telesağlık uygulamaları üzerine daha geniş projeler oluşturulurken, sağlık çalışanlarının çocukları için psikiyatrik yardımın, bu sistemin vazgeçilmez bir parçası olması gerektiği de unutulmamalıdır.
Her ne kadar sağlık çalışanlarının çocukları bu dönemde belki de diğer çocuklara göre daha çok etkilenmiş görünmekte ise de tüm bu krizden görece daha fazla etkilenme olasılığı yüksek bir grup daha göze çarpmaktadır. Ne yazık ki, zihinsel özel gereksinimleri olan çocuklar ve aileleri, bu tür afetler sırasında özel gereksinimleri olmayan akranlarına kıyasla ek fiziksel, psikolojik ve eğitimsel güçlükler nedeniyle daha fazla risk altındadır (9, 10). Zihinsel özel gereksinimi olan bu çocuklar bu tür krizleri tanımakta, anlamlandırmakta, yaklaşan tehditleri anlamakta akranlarına göre daha fazla zorluk çekebilir (10). Dahası, bu tür krizlere yanıt olarak daha endişeli ve kafası karışmış olabilir. Bu grup içinde özellikle otizm spektrum bozukluğu olan çocukların rutinlerinin değişmesi de evde krizlere neden olabilir (11, 12). Bu süreçten etkilenenler sadece özel gereksinimi olan çocuklar değil, aynı zamanda çocukların artan uygunsuz davranışlarıyla başa çıkmakta zorluk çeken aileleridir (13). Bilimsel literatür bu çocukların ve ailelerinin bu tür krizlerde davranış problemlerinin ciddi biçimde arttığını ifade etmektedir. Bu problemler özellikle özel gereksinimi olan çocukların mevcut değişikliklere uyum sağlamasını engellemekte ve bu çocuklarda anksiyete, depresyon, içe çekilme veya saldırganlık, aşırı hareketlilik gibi davranış sorunları göstermelerine neden olmaktadır (14, 15). Pandemi dönemi ile birlikte bu çocukların yüz yüze seanslara dayanan rutin psikiyatrik hizmetlerinin sekteye uğrayabileceği ve bu durumun çocuklar ve aileleri için mevcut yüklerinin daha da artmasına neden olabileceğini öngörerek Bakanlığımız, Sağlık Hizmetleri Genel Müdürlüğü ve Bilgi Sistemleri Genel Müdürlüğü iş birliği ile Özel Çocuklar Destek Sistemi (ÖÇDS) isimli bir sistem geliştirilmiştir (16).
ÖÇDS, COVID-19 salgını ile evde kalma mecburiyeti oluşan zihinsel özel gereksinimi olan çocuklar ve aileleri için oluşabilecek davranış problemlerine yönelik multidisipliner destek sağlamak için tasarlanmış bir sistemdir. Sistem RUHSAD ile benzer şekilde, telesağlık uygulamalarını yerel psikososyal müdahale ekiplerinin hizmetleriyle birleştirir. Sağlık Bakanlığı tarafından geliştirilen ve mobil mağazalarında bulunan bir mobil uygulama sistemin merkezinde yer almaktadır. Uygulamanın kullanıcılar (aileler) tarafından mobil bir cihaza indirilmesinin ardından, 7 gün 24 saat başvuru kabul eden Bakanlık bünyesindeki operatörler, bireyleri karşılar ve mevcut davranış sorunları hakkında kısaca yazılı bilgi isterler. Daha sonra operatörler “davranış danışmanları” ile bir video görüşme randevusu ayarlar. Davranış danışmanları, Princeton Çocuk Gelişimi Enstitüsü tarafından akredite edilmiş, yapılandırılmış bir uygulamalı davranış analizi (UDA) eğitim programını tamamlamış, deneyimli psikologlar veya özel eğitim öğretmenlerinden oluşmaktadır.
Randevu zamanı geldiğinde davranış danışmanı aile ve çocuk ile video görüşmesine başlar. Sistem, davranış danışmanlarının seans sürelerini kendilerinin belirlemesine, kontrol görüşmeleri ayarlamasına ve böylece aileler ve çocuklarla yeniden iletişime geçmesine olanak tanır. Sorunun yalnızca UDA temelli müdahale ile iyileştirilememesi veya daha kapsamlı bir müdahaleye ihtiyaç olması durumunda, davranış danışmanları, çocuk ve ergen psikiyatristi görüşme randevusu için “sistem koordinatörleri” ile iletişime geçerler. Sistem koordinatörleri, psikiyatristler ve saha ekipleri gibi ekip üyeleri arasında bağlantılar sağlayan Bakanlık merkez teşkilatta çalışan çocuk gelişim uzmanları veya ruh sağlığı hemşireleridir. Böylece gerekli durumlarda kişiler çocuk ve ergen psikiyatristleri ile de görüntülü görüşme sağlamış olurlar. Şayet görüşmeler neticesinde çocuk ve ergen psikiyatristleri tarafından yüz yüze değerlendirme öneriliyorsa sistem koordinatörleri saha ekipleriyle iletişime geçer ve çocuk yaşadığı yerdeki en yakın ruh sağlığı profesyonelleri ile irtibata geçirilir. Sistem ücretsiz olup, 31 davranış danışmanı ve 11 çocuk ve ergen psikiyatri uzmanının tamamı gönüllü olarak hizmet vermiştir. Sistemin çalışma şeması Şekil 2’de özetlenmiştir.
Şu ana kadar yaklaşık bin kişi Özel Çocuklar Destek Sistemi’nden faydalanmıştır. Sisteme en sık başvuruyu otizm spektrum bozukluğu tanılı çocuklar ve aileleri oluşturmuştur. Bunu bilişsel gelişim geriliği ve Down sendromu izlemiştir. En sık şikâyet ise saldırgan davranışların ve hareketliliğin artması olarak ifade edilmiştir. Yaklaşık 40 hasta için çocuk ve ergen psikiyatristleri ile irtibata geçilmesi istenmiştir (16). Ayrıca İngiltere’den uçakla ülkemize gelen ve ailesiyle birlikte 14 gün yatılı bir merkezde karantinaya alınan 11 yaşındaki otizmli bir çocukta gelişen davranış sorunlarına, danışmanlar ve çocuk psikiyatristleri tarafından verilen danışmanlık ve tıbbi destek ile karantina süreci sorunsuz bir biçimde atlatılmış, bu süreç hem bilimsel dergide yayınlanmış (17) hem de ulusal medyada yer bulmuştur.
Sağlık Bakanlığı tarafından geliştirilen bu sistem bildiğimiz kadarıyla dünyada zihinsel özel gereksinimli çocukların davranış sorunlarına müdahale etmek için oluşturulmuş ilk ve en özgün yöntemlerden biridir (16). Bu sistem, COVID-19 salgını sırasında özel gereksinimleri olan çocuklarda davranışsal sorunları ele almak için bütüncül bir yaklaşım benimsenen, çok aşamalı, çok disiplinli, telesağlık temelli bir yaklaşımın hızlı bir şekilde oluşturulmasının mümkün olduğunu göstermektedir. Çocuk ve ergen psikiyatristleri, davranış danışmanları ve saha ekiplerinden oluşan bir ekibin, olası sorunların çoğunu ele alabileceği de bu sistemle gösterilmiştir. Pandemi sırasında telefon hatları yerine bu tür mobil uygulamaların sağladığı birçok avantaj göz önünde bulundurulduğunda daha tercih edilebilir olduğu görünmektedir.
Kaynaklar
1) Hick JL, Biddinger PD. Novel Coronavirus and Old Lessons-Preparing the Health System for the Pandemic. New England Journal of Medicine. 2020;382(20):e55.
2) Demirbilek Y, Pehlivantürk G, Özgüler ZÖ, Meşe EA. COVID-19 Outbreak Control, Example of Ministry of Health of Turkey. Turkish Journal of Medical Sciences. 2020;50(SI-1):489-94.
3) Organization WH. Coronavirus disease (COVID-19) Outbreak: Rights, Roles and Responsibilities of Health Workers, Including Key Considerations for Occupational Safety and Health: Interim Guidance, 19 March 2020. World Health Organization; 2020.
4) Tan BY, Chew NW, Lee GK, Jing M, Goh Y, Yeo LL, et al. Psychological Impact of the COVID-19 Pandemic on Health Care Workers in Singapore. Annals of Internal Medicine. 2020;173(4):317-20.
5) Zhang W-r, Wang K, Yin L, Zhao W-f, Xue Q, Peng M, et al. Mental Health and Psychosocial Problems of Medical Health Workers During the COVID-19 Epidemic in China. Psychotherapy and psychosomatics. 2020;89(4):242-50.
6) Hollander JE, Carr BG. Virtually Perfect? Telemedicine for COVID-19. New England Journal of Medicine. 2020;382(18):1679-81.
7) Cowan KE, McKean AJ, Gentry MT, Hilty DM, Editors. Barriers to Use of Telepsychiatry: Clinicians as Gatekeepers. Mayo Clinic Proceedings; 2019: Elsevier.
8) Dursun OB, Turan B, Pakyürek M, Tekin A. Integrating Telepsychiatric Services into the Conventional Systems for Psychiatric Support to Health Care Workers and Their Children During COVID-19 Pandemics: Results from A National Experience. Telemedicine and e-Health. 2021;27(3):269-75.
9) Chitiyo M, Changara DM, Chitiyo G. Providing Psychosocial Support to Special Needs Children: A Case of Orphans and Vulnerable Children in Zimbabwe. International Journal of Educational Development. 2008;28(4):384-92.
10) Peek L, Stough LM. Children with Disabilities in the Context of Disaster: A Social Vulnerability Perspective. Child development. 2010;81(4):1260-70.
11) Kailes JI, Enders A. Moving Beyond “Special Needs” A Function-based Framework for Emergency Management and Planning. Journal of Disability Policy Studies. 2007;17(4):230-7.
12) Narzisi A. Handle the Autism Spectrum Condition During Coronavirus (COVID-19) Stay at Home Period: Ten Tips for Helping Parents and Caregivers of Young Children. Multidisciplinary Digital Publishing Institute; 2020.
13) Thompson LA, Rasmussen SA. What does the Coronavirus Disease 2019 (COVID-19) Mean for Families? JAMA pediatrics. 2020.
14) Viner RM, Russell SJ, Croker H, Packer J, Ward J, Stansfield C, et al. School Closure and Management Practices During Coronavirus Outbreaks Including COVID-19: A Rapid Systematic Review. The Lancet Child & Adolescent Health. 2020.
15) Baker LR, Baker MD. Disaster Preparedness Among Families of Children with Special Health Care Needs. Disaster Medicine and Public Health Preparedness. 2010;4(3):240-5.
16) Dursun OB, Turan B, Gulsen M, Karayagmurlu A, Tugce Mustan A, Kutlu A, et al. Caring for the Most Vulnerable: A Model for Managing Maladaptive Behavior in Children with Mental Special Needs During the COVID-19 Pandemic. Telemedicine and e-Health. 2020.
17) Turan B, Kocarslan N, Guisen M, Dursun OB. Your Country is Your Routine: The Evacuation, Quarantine, and Management of Behavioral Problems of a Child with Autism During COVID-19 Pandemic. Dusunen Adam. 2020;33(3):310-2.
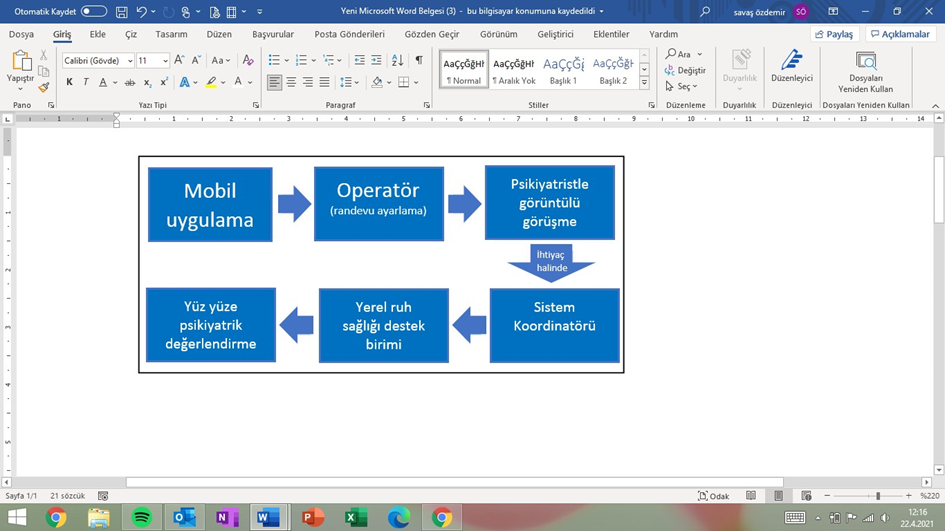
Şekil 1: Ruh Sağlığı Destek Sistemi çalışma şeması
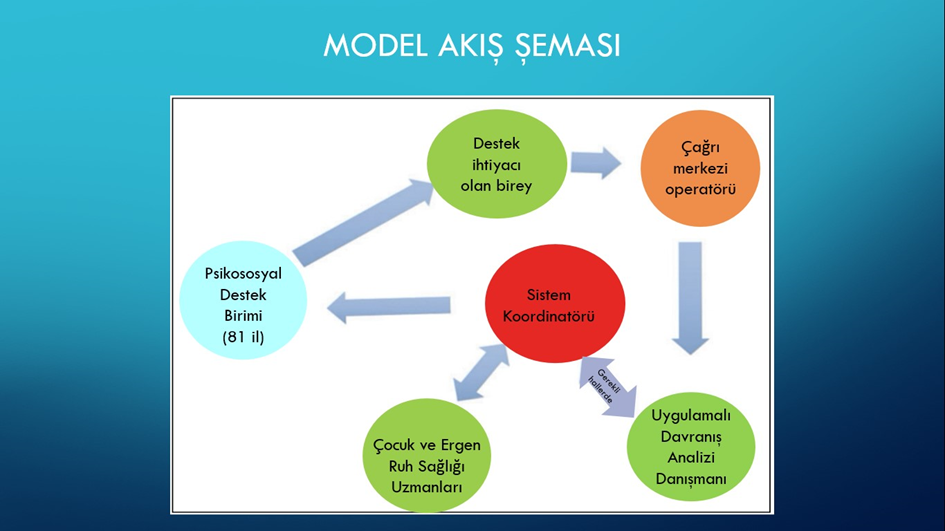
Şekil 2: Özel Çocuklar Destek Sistemi çalışma şeması
Yazının PDF versiyonuna ulaşmak için tıklayınız.
SD (Sağlık Düşüncesi ve Tıp Kültürü) Dergisi YAZ 2021 tarihli, 59. sayıda sayfa 68-71’de yayımlanmıştır.