Dr. Ömer Kutlu
Kronik hastalıklar yavaş ilerleyen, tedavi ile tam iyileşmenin gerçekleşmediği ve etyolojisinde daha çok genetik faktörlerin rol oynadığı hastalık grubudur. Tüm dünyada 3000’den fazla tanı çeşitliliği olan deri hastalıklarının önemli bir bölümü kronik hastalıkları içermektedir (1). Kronik deri hastalıkları en sık genetik faktörler ile ilişkili olsa da multifaktöriyel olarak da ortaya çıkabilmektedir. Günlük pratikte sık karşılaşılan ve genetik/çevresel faktör ortak etkileşimi ile ilişkili olan kronik dermatolojik hastalıklar başlıca akne vulgaris, rozase, psoriasis, atopik dermatit, kontakt dermatit, vitiligo, idiopatik ürtiker, kutanöz karsinomlar, Behçet hastalığı ve otoimmün büllöz hastalıklar olarak sıralanabilir. Bununla birlikte kutanöz fungal enfeksiyonlar, verrüka vulgaris, tekrarlayan herpes enfeksiyonları, sifiliz gibi daha çok çevresel faktörlerin rol aldığı hastalıklar ile kseroderma pigmentozum, epidermolizis bülloza (EB) ve iktiyozis grubu hastalıklar gibi salt genetik hastalıklar da kronik dermatolojik hastalıklar grubunda sayılabilir.
Dünya Sağlık Örgütü, sağlık tanımını “sadece hastalık ve sakatlığın olmayışı değil; bedence, ruhça ve sosyal yönden tam iyilik hâli,” olarak belirtmiştir. Kronik deri hastalıkları da bireyi ruhsal, sosyal ve yaşam kalitesi açısından etkileyebilmektedir. Akne vulgaris ile ilgili depresyon, anksiyete, utanma, sosyal içe çekinme ve öfke kontrol bozukluğu gibi psikolojik sorunlar tanımlanması bu duruma bir örnektir (2, 3). Ayrıca akneli hastaların akademik ve sosyal alanda akneli olmayanlara göre daha az başarılı olmaları kronik deri hastalıklarının etki büyüklüğünü gösterebilmektedir (4). Kronik deri hastalıklarında ortaya çıkan bu psikososyal etkiler çeşitli yaşam kalite ölçekleri ile standardize edilerek bu hastalıkların tedavi ve takibinde kullanılmaya başlanmıştır (5). Kronik deri hastalıkları, etkilenen birey yanında ailelerde de psikolojik strese yol açarak toplumun ruhsal sağlığı üzerinde olumsuz etkide bulunmaktadır. Birleşik Krallık’ta 341 dermatoloji uzmanının yer aldığı anket bazlı bir çalışmada, dermatologların o ana kadar deri hastalığı nedeniyle intihar teşebbüsünde bulunmuş hasta sayısı sorgulandığında bu sayının 206 olduğu bildirilmiştir. Dermatolojide, intihar ile ilgili yapılan çalışmaların daha çok psoriasis, akne ve atopik dermatit gibi kronik deri hastalıkları üzerinde yoğunlaşması bu hastalıkların tedavisini daha önemli kılmaktadır (6). Bu nedenle, kronik deri hastalıklarının yönetiminde geleneksel tedavi ile birlikte etkilenen birey ve aileye sosyal ve ruhsal açıdan psikolojik rehabilitasyon sağlanması gerekmektedir.
Kronik deri hastalıkları nedeniyle ortaya çıkan iş gücü kaybı ve ilaç maliyetleri göz önünde bulundurulduğunda bu durumun ülke ekonomisine de zarar verdiği anlaşılmaktadır. Buna örnek olarak çevresel ve genetik faktör etkileşimi ile ortaya çıkan psoriasisli hastalar gösterilebilir. Metabolik sendromun etiyolojisinde önemli rol oynadığı orta-şiddetli evre bir psoriasis hastasına başlanan biyolojik bir ajanın 2019’da ortalama yıllık maliyeti 40.000 TL’den fazladır. Orta-şiddetli psoriasisli hasta prevalansının %0,2 olduğu göz önünde bulundurulursa bu durumun ülke ekonomisine olası etkisi görülebilmektedir. ABD’deki deri kanseri tedavisinin yıllık maliyetinin ise 8,1 milyar dolar olduğu bilinmektedir (7). Kronik deri hastalıklarının ortaya çıkardığı bu toplumsal psiko-sosyoekonomik etkiler göz önünde bulundurulduğunda koruyucu ve akılcı tedavi yaklaşımının önemi anlaşılmaktadır. Bu bağlamda öğrenen sağlık hizmet sistemi (learning health care system) modeli oldukça önem taşımaktadır (8). Sağlık verilerinin toplanarak bilgiye dönüştürülmesi ve bu bilgilere dayanarak karar ve eylem ortaya çıkartılmasını sağlayan sağlık sistemine öğrenen sağlık hizmet sistemi denilmektedir (Resim 1) (9, 10). Bu sistemde bilginin paylaşılması ve bunun sonucunda en doğru bilginin sağlığa uygulanması amaçlanmaktadır. Türkiye gibi gelişmekte olan ülkelerin bu sistemi kurumsallaştırarak benimsemesi; komorbiditeleri de içeren akılcı yaklaşımla psoriasis gibi tedavi maliyeti yüksek kronik deri hastalıklarının önlenmesini sağlayabilecek ve tedavi başarısını arttırabilecektir. Ayrıca bu durumun hayata geçirilmesi ülkemizin sağlıkta dışa bağımlılığını azaltacaktır.
Koruyucu yaklaşım, hastalıkları önlemeye yönelik ortaya konulan yöntemler bütünüdür. Primer koruyucu yaklaşım, olası afetlerin nedenlerini saptayıp henüz ortaya çıkmadan hastalığı önlemek iken sekonder koruyucu yaklaşım periyodik muayene ve tarama testleri ile hastalığa erken tanı koymaktır. Tersiyer koruma ise geç tanı konulmuş olgularda en iyi tedavi ve rehabilitasyonu sağlamak iken dördüncül koruma geç tanı konulmuş olgularda minimum invaziv işlemle maksimum yanıt elde edilebilecek sağlık sistemi sunmaktır. Yaşlı nüfusun ve kronik hastalıkların fazla olduğu gelişmiş ülkelerdeki hastalığa temel yaklaşım politikaları daha çok birincil koruma ve ikincil korumaya yöneliktir (11, 12). Nüfus piramidine göre gelişmiş ülke yapısına ulaşan ülkemizde sağlık uygulamaları bakımından hekimlerin koruma-önleme merkezli yaklaşım noktasındaki farkındalığı bu durumun gerisinde kalmıştır. Günümüzde dermatoloji branşını da içeren birçok tıp dalında hastalıklara yaklaşımda halen sadece “tanı koy-ilaç ver” anlayışının hâkim olması sağlık hizmetlerinin dar bir çerçevede verimsiz bir şekilde ele alınmasına neden olmuştur (13). Klinik olarak alerjik egzama tanısı konulmuş olan ve kliniğimize başvuran yaklaşık üç hastadan birinin daha önce en az beş kez aynı şikâyet ile dermatolojiye başvurmuş olması, tanıya yönelik yama testi yapılamayarak benzer ilaçların reçete edilmesi ve koruyucu önlemler konusunda hastaların bilgilendirilmemesi bu duruma örnek olarak gösterilebilir. Kaliteli sağlık hizmeti için uygun sürenin hekime sağlanabilmesi ve örnek mükemmeliyet merkezlerinin oluşturulması bu sorun için çözüm odaklı yaklaşımlardır. Sonuç olarak kronik deri hastalıkları tedavisinde klasik tedavi yöntemlerine ilave olarak yenilikçi koruma ve tedavi prensipleri geliştirilmelidir.
Kronik Deri Hastalıklarında Korunma Yöntemleri
Kronik deri hastalıklarında korunma yöntemleri geniş bir perspektifte incelenebilir. Bu bağlamda güneşten koruma ve deri kanserinden koruma bilincinin sağlanması, solaryumun yasaklanması, birinci basamak sağlık hizmetlerinin güçlendirilmesi ve bu kurumların deri hastalıkları konusunda eğitilmesi önem taşımaktadır. Avustralya’daki gibi çocuklara güneşten korunmanın ebeveynler tarafından zorunlu kılınması ve yaptırımların olması, okullarda bu konu ile ilgili politikaların geliştirilmesi korunma öncelikli yaklaşıma örnek oluşturmaktadır (14). İş sağlığı ve güvenliği açısından gerekli tedbirlerin alınması, alerjik özelliği fazla olan maddelerin uzaklaştırılması için mevzuatlar üretilmesi de koruyucu önlemler arasında yer almaktadır. Birleşik Krallık ve İskandinav ülkelerinde çimentodaki kromatı azaltan Avrupa Birliği Mevzuatı ile alerjik kontakt dermatit insidansında ortaya çıkan azalma bu duruma örnek gösterilebilir (15).
Günümüzde pek çok alanda olduğu gibi kronik deri hastalıklarından korunmada da medya ve bilişim alanının aktif olarak kullanılması önem taşımaktadır. Ayrıca yapay zeka bazlı uygulamaların Google gibi yazılım firmaları tarafından sağlık alanında da kullanıldığı bilinmektedir. Geliştirilecek yapay zeka tabanlı IOS ve Android uygulamalardan kişinin ortaya çıkan yeni deri lezyonu için olası hastalık riskleri tanımlanıp özellikle deri kanseri riskleri açısından alarm bulguları saptanan kişilerin dermatologlara erken erişimi sağlanabilir. Bu anlamda proje bazlı AR-GE çalışmaları desteklenmelidir. Ayrıca kronik deri hastalıkları bilgilendirme broşürleri de IOS ve Android uygulamalarında geliştirilebilir.
Kronik hastalıklarda, ikincil-üçüncül korumanın etkili bir şekilde gerçekleşebilmesi için ise yama testi, dijital dermatoskopi gibi tanısal işlemlerin ikinci ve üçüncü basamak sağlık merkezlerinde yaygınlaştırılması gerekmektedir. Ayrıca deri kanserinin erken tanısı için yıl içerisinde belli bir haftayı deri kanseri haftası olarak ilan edip hastaların dermatoskopi eşliğinde olası kanser riski açısından incelenmesinin sağlanması ve sosyal medya/kamusal alanda bu konuda reklam kampanyalarının düzenlenmesi sağlanabilir. Akne vulgaris ile ilgili Türk Dermatoloji Derneğinin okullarda sunum teknikleri ile eğitimler verip sosyal medya üzerinden toplumsal farkındalık oluşturması bu konuda yapılmış örnek bir çalışmadır (16).
Kronik deri hastalıklarında, tedavide sürekliliği ve etkinliği arttırmak için hastane bilgi-işlem sistemlerine Behçet hastalığı, akne vulgaris, psoriasis, atopik dermatit ve idiopatik ürtiker gibi hastalıkların “hasta kayıt sistemi”nin entegre edilmesi gerekmektedir. Bu konuda Kayseri Eğitim ve Araştırma Hastanesi’nde geliştirilmiş olan “Psoriasis Takip Sistemi” (PSORTAKSİS) örnek olarak gösterilebilir (17).
Kronik deri hastalıklarında bir diğer korumaya yönelik yaklaşım genetik bazlı çalışmalardır. Son yıllarda, preimplantasyon genetik tanı yöntemleri ile iktiyozis, nörofibromatozis ve epidermolizis bülloza (EB) gibi genetik geçişli deri hastalıklarının önceden saptanarak sağlıklı embriyoların elde edilebilmesi mümkün olabilmektedir. Bu durum hastalık ortaya çıkmadan önlenmesini sağlayan primer korumaya örnek olarak gösterilebilir.
Kronik Deri Hastalıkları Tedavisindeki Yenilikler
“Hastalık yok, hasta var” ilkesinden yola çıkan bir anlayış olan duyarlı tıp “precision medicine” bir hastanın bireysel olarak gen, yaşadığı çevre ve yaşam tarzı dikkate alınarak o hastanın tedavisinin düzenlenmesi durumudur. Yakın gelecekte tıbbın birçok branşı gibi dermatoloji alanında da duyarlı tıp uygulaması etkinliğini gösterecektir. Günümüzde artık gen polimorfizmleri dikkate alınarak hastalık tedavisi daha etkin bir şekilde kullanılmaya başlanmıştır. Örnek olarak HLA-Cw6 doku uygunluk antijeni taşıyan psoriasisli bireylerin üstekinumaba tedavi yanıtının daha çok olduğu gösterilmektedir (18). Psoriasis dışında, diğer kronik deri hastalığı olan bireylerde de doku uygunluk antijeni ve baskın sitokin durumuna göre biyolojik ajan tedavi seçeneklerinin belirlenebileceği düşünülmektedir.
Kronik deri hastalıklarında güncel tedavi yaklaşımı etyolojide yer alan komorbiditeleri de kapsamaktadır. Örneğin, psoriasis veya hidradenitis süpürativa tanılı hastalarda metabolik sendromun tedavisi ile primer deri hastalığında da klinik düzelme sağlanabilmektedir. Duyarlı tıp uygulaması melanoma gibi malignitelerde de önemli rol oynamaktadır. Yeni tanı konulmuş bir melanoma hastasında saptanabilen c-KIT, anaplastik lemfoma kinaz, BRAF veya NRAS mutasyonunun her biri için mutasyona uğramış mevcut protein hedefine yönelik kemoterapötik ajanın verilmesi bir diğer güncel duyarlı tıp uygulamasıdır (19).
Günümüzde genetik bazlı tedaviye yönelik çalışmalar da etkisini giderek arttırmaktadır. Epidermolizis bülloza (EB) hastalarında, klasik yaklaşımda, yara bakım ürünlerinin ömür boyu kullanması önerilir. Bu yaklaşım, ilk gen tedavisi girişimi özelliği taşıyan LAMB3 mutasyonlu junctional EB’li bir bireyde yapılan genetik çalışma ile değişmeye başladı. Yakın geçmişte, Siprashvili ve arkadaşları tarafından sağlam deriden alınan otolog kerationistlere COL7A1-geni taşıyan retrovirüs aktarılarak ortaya çıkan deri grefti büllü alana yerleştirildi. Dört resesif distrofik hasta ile yapılan bu çalışmada hastalarda %75’i bulan yanıt oranı saptandı (20). Bu çalışma ile EB’de ve diğer genodermatozlarda genetik hücre transplantasyonu bazlı yeni tedavi yöntemlerine bir geçiş oldu.
Sonuç olarak kronik deri hastalıklarında tedavi yaklaşımında primer ve sekonder korumanın etkinliği ile hastalıkların insidansında azalma sağlanabilmektedir. Ayrıca yakın gelecekte daha popüler olacak birey odaklı “duyarlı tıp” sistemine geçiş süreci genetik bazlı çalışmalara destek sağlanması ile ivme kazanacaktır. Bu konuda Sağlık Bakanlığı tarafından gerekli alt yapı ve kurumsallaşma politikalarının gerçekleştirilmesi ile sağlık sistemi noktasında ülkemiz daha iyi noktalara ulaşacaktır.
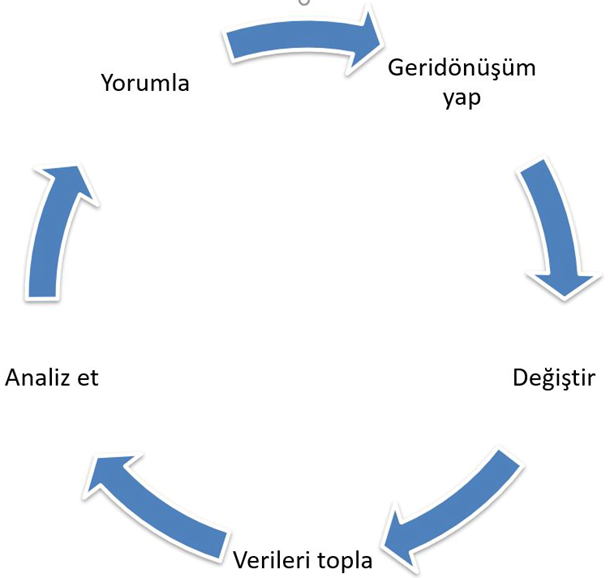
Resim 1: Öğrenen Sağlık Sistemi Döngüsü
Kaynaklar
1) Lim HW, Collins SAB, Resneck JS, et al. The Burden of Skin Disease in the United States. J Am Acad Dermatol 2017; 76:958-72.
2) Rubinow DR, Peck GL, Squillace K, et al. Reduced Anxiety and Depression in Cystic Acne Patients after Successful Treatment with Oral Isotretinoin. J Am Acad Dermatol 1987; 17:25-32.
3) Barankin B, DeKoven J. Psychosocial Effect of Common Skin Diseases. Can Fam Physician 2002; 48:712-6.
4) Jowett S, Ryan T. Skin Disease and Handicap: An Analysis of the Impact of Skin Conditions. Soc Sci Med 1985; 20:425-9.
5) Karadağ AS, Akdeniz N, Calka O, et al. Dermatology Life Quality Index Scores in Various Skin Diseases Among Hospitalized Patients. J Turk Acad Dermatol 2012; 6: 1262a1.
6) Humphreys F, Humphreys MS. Psychiatric Morbidity and Skin Disease: What Dermatologists Think They See. Br J Dermatol 1998; 139:679-81.
7) Guy GP, Machlin SR, Ekwueme DU, et al. Prevalence and Costs of Skin Cancer Treatment in the U.S., 2002-2006 and 2007-2011. Am J Prev Med 2015; 48:183-87.
8) McLachlan S, Potts HWW, Dube K, et al. The Heimdall Framework for Supporting Characterisation of Learning Health Systems.” J Innov Health Inform 2018; 25:77–87.
9) Lewis G, Kirkham H, Vaithianathan R. How Health Systems could Avert ‘Triple Fail’ Events that are Harmful, are Costly, and Result in Poor Patient Satisfaction. Health Affairs 2013; 32:669–76.
10) https://medicine.umich.edu/sites/default/files/2014_12_08-Friedman-IOM%20LHS.pdf (Erişim Tarihi: 24.04.2019).
11) Pandve HT. Changing Concept of Disease Prevention: From Primordial to Quaternary. Archives of Medicine and Health Sciences 2014; 2:254-57.
12) Puska P. Successful Prevention of Non-communicable Diseases: 25 Year Experiences with North Karelia Project in Finland. Public Health Medicine 2002; 4:5-7.
13) https://www.toraks.org.tr/uploadFiles/book/file/2832014161922-Bolum-2.pdf (Erişim Tarihi: 24.04.2019).
14) https://education.nt.gov.au/__data/assets/pdf_file/0006/26899/Sun-Safety-in-Schools-policy.pdf (Erişim Tarihi: 24.04.2019).
15) Stocks SJ, McNamee R, Turner S, et al. Has European Union Legislation to Reduce Exposure to Chromate in Cement been Effective in Reducing the Incidence of Allergic Contact Dermatitis Attributed to Chromate in the UK? Occup Environ Med 2012; 69:150-2
16) http://turkdermatoloji.org.tr/haber_arsivi/detay/431 (Erişim Tarihi: 24.04.2019).
17) Özyurt K, Avcı A, Ertaş R, et al. PSORTAKSİS: Kayseri Sağlık Uygulama ve Araştırma Merkezi Dermatoloji Kliniği’nde Kullanılan Yeni Bir Psoriasis Hasta Kayıt Sistemi. Turk J Dermatol 2018; 12:23-27.
18) Chiu HY, Wang TS, Chan CC, et al. Human Leucocyte Antigen-Cw6 as a Predictor for Clinical Response to Ustekinumab, an Interleukin-12/23 Blocker, in Chinese Patients with Psoriasis: A Retrospective Analysis. Br J Dermatol 2014; 171:1181-88.
19) Helgadottir H, Drakensjö IRT, Girnita A. Personalized Medicine in Malignant Melanoma: Towards Patient Tailored Treatment. Front Oncol 2018; 8:202.
20) Siprashvili Z, Nguyen NT, Gorell ES, vd. Safety and Wound Outcomes Following Genetically Corrected Autologous Epidermal Grafts in Patients With Recessive Dystrophic Epidermolysis Bullosa. JAMA 2016; 316:1808-17.
Yazının PDF versiyonuna ulaşmak için Tıklayınız.
SD (Sağlık Düşüncesi ve Tıp Kültürü) Dergisi, Haziran, Temmuz, Ağustos 2019 tarihli 51. sayıda sayfa 52-55’de yayımlanmıştır.