Teknolojik kavramların hepimizi cezbeden bir yanı vardır. Öyle ki, bir şey yeni teknolojinin ürünü ise onun hayatımızda mutlaka bazı problemleri çözdüğünü ve oldukça faydalı bir şey olduğunu varsayarız. Sağlık alanındaki elektronik sağlık kaydı (ESK) da böyledir. Yaygın kabule göre, basit tanımıyla hastaya ait sağlık verilerinin sağlık çalışanları tarafından elektronik ortama kaydedilmesi ile oluşan elektronik hasta dosyası olarak tarif edebileceğimiz ESK, sağlık hizmet sunumundan, hizmet kalitesine ve hasta güvenliğine kadar pek çok alanda oldukça faydalıdır ya da bir şekilde öyle olmalıdır. Acaba durum gerçekten böyle mi?
2003-2004 yılları arasında ABD’de yapılan bir araştırmada 17 kalite ve performans göstergesine göre yapılan karşılaştırmada, ESK kullanan ve kullanmayan kurumlar arasında anlamlı bir farklılık gözlemlenmemiştir (1). Bir başka deyişle, ESK’nın sağlık hizmet kalitesine ve performansa olumlu bir etkisi tespit edilememiştir. 2010 yılında yapılan başka bir araştırmada da (2), araştırmacılar daha önce yapılmış çalışmalarla tutarlı olarak, kendilerinin de ESK ile sağlık hizmet kalitesi arasında anlamlı bir ilişki bulamadıklarını ifade etmişlerdir. 2009 yılında yapılan başka bir çalışma ise ESK kullanım süresinin ESK’nın sağlık hizmet kalitesi üzerinde bir etkisi olabileceği düşüncesinden yola çıkarak, ortalama 4,8 yıldır ESK kullanan hekimler üzerinde bir çalışma yapılıyor. 6 farklı klinikte ve 18 kalite göstergesi üzerinden yapılan bu araştırmada da, ESK’nın sağlık hizmet kalitesine olumlu bir etkisi tespit edilemiyor (3). Başka bir araştırmada ise tek bir hastalık ele alınmış ve ESK’nın sadece diyabet tedavisi ile ilgili süreçlere olan etkisi incelenmiştir. Ancak bu çalışmada da ESK’nın diyabet tedavisi alan hastalara verilen sağlık hizmetinde kayda değer bir kalite değişimi ölçülememiştir (4). 2015 yılında yapılan başka bir çalışma ise ESK’nın süreçleri doğru yürütme konusunda iyileşme sağladığı ve hasta memnuniyetini artırdığı ancak verimliliğe ciddi bir katkısı ölçülemediği rapor edilmiştir. Bununla birlikte aynı çalışma, 2010-2011 yıllarında elde ettiği sonuçların 2008-2009 yılında elde edilenlere göre gelişme sağladığını, dolayısıyla ESK’nın faydalarının zaman içerisinde gelişme gösterme olasılığının var olduğunu ifade etmiştir (5).
Bu çalışmalar, bize ESK’nın sağlık hizmet kalitesine doğrudan ve belirgin bir etkisi olmadığını ancak zaman içerisinde gelişme gösterme potansiyeline sahip olduğunu göstermektedir. Bununla birlikte bir sağlık kurumunda ESK kullanılmaya başlandıktan sonra kullanıcılarda bir alışkanlık oluşturmakta ve bunun değiştirilmesi de kullanıcıların performansını ciddi miktarda azaltmaktadır. 2016 yılında, oldukça yeni yapılan bir çalışmada hekimlerin ESK sisteminin değişmesi sonrasında yeni sisteme adapte olurken performanslarının %11 civarında düştüğü tespit edilmiştir (6). Yani bir yandan ESK’nın tek başına ciddi bir faydası tespit edilememişken hastanelerin sahip oldukları ESK sistemlerini değiştirmesi de ayrıca bir maliyet getirmektedir.
Elektronik Sağlık Kaydının Anlamlı Kullanımı
Buraya kadar bahsedilen çalışmalar ESK’nın sanki anlamsız, faydasız bir yapı olduğunu ortaya koyuyor gibi görünse de durum tam olarak öyle değildir. Zira bu araştırmalarda ele alınan ESK, sağlık kaydının kâğıt ortam yerine elektronik ortamda saklanmasından ibaret olan yapıdır. Hâlbuki ESK’ya sahip olan bir hastane, ESK üzerine çok sayıda fonksiyon yükleyebilmekte ve onu daha yararlı hale getirebilmektedir. Literatürde ESK’nın anlamlı kullanımı (meaningful usage) olarak adlandırılan bu fonksiyonların bazıları aşağıda yer almaktadır.
Klinik Karar Destek Sistemi
ESK’nın anlamlı kullanım fonksiyonlarının başında klinik karar destek sistemleri (KKDS) gelmektedir. KKDS’lerin sağlık hizmet kalitesini ve hasta güvenliğini artırdığına dair çok eski tarihlerden itibaren sayısız çalışma mevcuttur. Öyle ki, henüz internetin ticari kullanıma açılmadığı 1994 yılında yapılan bir çalışmada, KKDS’lerin ilaç doz ayarlamasında, teşhis koymada, önleyici tedavi hatırlatmalarında faydalarının görülmeye başlandığı rapor edilmiştir (7). Daha sonraki yıllarda yapılan çalışmalar da, sağlık yöneticilerine gözlemlenen faydaları nedeniyle KKDS’lerin kullanımını artırmaları yönünde tavsiyelerde bulunmaktadır (8).
Elektronik İstem
ESK’nın diğer bir anlamlı kullanımı ise elektronik istemdir (electronic order). Elektronik istem fonksiyonu sadece bir istemin elektronik olarak yapılmasını sağlamaktan ibaret değildir. Elektronik istem, mükerrer istem kontrolü, tanımlanmış bazı kurallara göre istemin hastaya zarar verip vermeyeceğinin belirlenmesi (ilaçlarda doz aşımı, gebe bir hasta için röntgen istenmesi, kontrast madde alerjisi olan hasta için BT istenmesi vb. gibi durumlar) ve hatta hastanın durumuna göre uygun istemlerin neler olabileceğinin doktora hatırlatılması (istem kümesi önerisi vb.) gibi fonksiyonlara sahiptir. Bu yönüyle elektronik istem ile KKDS’lerin iç içe çalıştığını söyleyebiliriz. 2003 yılında yapılan iki çalışma, elektronik istem fonksiyonunun özellikle reçete hatalarında önemli azalmalar sağladığını ortaya koymuş (9), (10); aynı yılda yapılan başka bir çalışmada elektronik istemin, gereğinden fazla, gereğinden az veya hatalı istem verme gibi durumların azalmasını sağladığını ortaya koymuştur (11). Dolayısıyla ESK’nın önemli bir fonksiyonu olan elektronik istem, sağlık hizmet kalitesi ve hasta güvenliği için oldukça yararlı bir fonksiyondur.
Kapalı Döngü İlaç Uygulaması
Bu arada ilginçtir ki, sağlık bilgi sistemi kullanan doktorlar, kullandıkları programlardaki fonksiyonların ayırdına varmamakta veya belki bununla çok ilgilenmeyip verdikleri hizmetin bütünlüğüne odaklanmaktadırlar. 2010 yılında yapılan bir araştırma, doktorların ESK ile elektronik istemi birbirinden farklı fonksiyonlar olarak algılamadıklarını ve kendi kişisel performanslarını ve hizmet kalitelerini artırma ya da azaltma noktasında her ikisinin aynı etkiyi oluşturduğunu düşündüklerini ortaya koymuştur (12).
ESK üzerine inşa edilebilen ve sağlık hizmet kalitesi ve hasta güvenliğini artıran diğer bir önemli fonksiyon da “Kapalı Döngü İlaç Uygulaması”dır (KDİU). Hastanede yatışlı tedavi gören hastalar için uygulanan bu fonksiyonun temel adımları şunlardır:
- Doktor elektronik olarak reçetesini hazırlar,
- Eczacı reçetenin içeriğini inceleyip onaylar,
- Eczacı, reçetedeki tüm ilaçları birim doz (tablet, ampul vb. birim dozların ayrı ayrı) paketler ve paketler üzerindeki barkod, RFID vb. teknolojilerden yararlanarak reçete içeriğini kontrol ederek servise gönderir,
- Hemşireler, birim doz halinde hazırlanmış ilaçları hastaya 5 doğru kuralına göre (doğru hasta, doğru ilaç, doğru doz, doğru zaman, doğru uygulama yolu) uygular.
KDİU’nun hastanelerde hasta güvenliğine çok önemli bir katkısı olsa da hemşirelerin ilaç uygulama sürelerini bir miktar artırması da söz konusudur (13).
Tıbbi Görüntü Arşivi
ESK’nın diğer bir anlamlı kullanımı ise tıbbi görüntülerin arşivlenmesi ve doktorlar tarafından kolay erişilebilir hale getirilmesidir. DICOM standardına göre saklanan ve transfer edilen tıbbi görüntüler, PACS adı verilen arşiv sistemlerinde toplanmakta ve Hastane Bilgi Yönetim Sistemleri (HBYS) tarafından ihtiyaç duyuldukça doktorlarla paylaşılmaktadır. Bilgisayarlaşmanın çok yeni olduğu 1990’da yapılan bir çalışmada bile tıbbi görüntülerin dijital ortama aktarılmasının ve ESK’nın önemli bir parçası haline getirilmesinin, hastalara mükerrer görüntüleme tetkiklerinin yapılmasının önüne geçtiği ve hasta yatış sürelerinin düşmesine önemli katkılar sağladığı tespit edilmiştir (14).
Sonuç olarak ESK’nın etrafına klinik karar destek sistemi, elektronik istem, kapalı döngü ilaç uygulaması, tıbbi görüntüler için dijital arşiv vb. fonksiyonlar yerleştirmediğimiz sürece, sağlık verilerinin elektronik ortamda saklanmasının sağlık hizmet kalitesine ve hasta güvenliğine belirgin bir faydasından söz edemeyiz. Hastanelerde kullanılan HBYS’lerin ESK dışında idari ve mali pek çok faydalı işlevi de yerine getirdiğini göz ardı edemeyiz. Ancak eğer HBYS’ler ESK’nın anlamlı kullanım fonksiyonlarına sahip değilse ve/veya bu fonksiyonlar hastane personeli tarafından yeteri kadar kullanılmıyorsa HBYS’lerden hasta güvenliği ve sağlık hizmet kalitesi adına yeteri kadar istifade edemiyoruz demektir.
ESK’nın Anlamlı Kullanımını Nasıl Ölçeriz?
Pek çok ülkede HBYS olmayan hastane neredeyse kalmadı. Dolayısıyla hastalara ait sağlık kaydının bir ölçüde elektronik olarak saklandığını da varsayabiliriz. Bu HBYS’ler hastanelerin idari ve mali ihtiyaçlarını karşılayan modüllere de sahip olabilir ve hastane için vazgeçilmez birer yardımcı haline gelmiş olabilirler. Ancak acaba bu hastanelerdeki elektronik sağlık kaydı sağlık hizmet kalitesi ve hasta güvenliği için ne düzeyde etkin kullanılıyor? Elimizde buna dair bir bilgi olmadan politika belirlememiz mümkün olmadığına göre bunu nasıl ölçeriz?
Bilimsel bir ölçüm yapmak istersek bir anket üzerinden hastanelerdeki ESK’nın anlamlı kullanımına dair fonksiyonların varlığını ve bu fonksiyonların hastanede ne kadar yaygın bir şekilde kullanıldığını sorgulayan bir anket ile ölçebiliriz. Örneğin 2009 yılında ABD’deki 2.952 hastaneye anket uygulanarak yapılan kapsamlı bir çalışma bu maksatla bir ölçüm yapmıştır (15). Benzer bir anket ile ülkemizde de bir çalışma yapılabilir. Ancak her ne kadar bu anketler uygulandıkları ülke için bir fikir verse de, iki ülkeyi karşılaştırmak için mutlaka aynı anketi kullanmamız gerekecektir. Ancak şunu söylemeliyiz ki, birkaç ülkede aynı anketi kullanarak ölçüm yapabilsek dahi, bu anketin çok sayıda ülke tarafından kabul görmesi ve yaygınlaşması mümkün olmamıştır. Dolayısıyla uluslararası karşılaştırma yapabilmek için akademisyenlerin literatürde yer alan anketleri kullanarak yaptıkları çalışmaları esas almak da mümkün olamamaktadır. Tam bu noktada HIMSS Derneğinin yaptığı çalışmalar önemli bir boşluğu doldurmaktadır.
Bilgi ve Teknolojiyi Kullanarak Sağlığı Geliştirme: HIMSS
Healthcare Information and Management Systems Society (HIMSS) adlı dernek, 1961 yılına ABD’de kurulmuş kâr amacı gütmeyen bir sivil toplum kuruluşudur. Vizyonunu, “Teknoloji ve bilginin daha iyi kullanımını sağlayarak sağlığı iyileştirmek” olarak belirleyen HIMSS, geliştirdiği anket modelleri ile bilgi ve teknolojinin hasta güvenliğinin ve sağlık hizmet kalitesinin artırılmasına yönelik kullanım seviyelerini ölçmektedir. HIMSS analitik birimi tarafından düzenli olarak geliştirilen bu modeller şunlardır:
- EMRAM: Yatışlı tedavi kurumlarında ESK’nın benimsenme düzeyini ölçen anket modeli.
- O-EMRAM: Ayakta tedavi merkezilerinde ESK’nın benimsenme düzeyini ölçen anket modeli.
- CCMM: Hastanın farklı yerlerde (ev, hastane, ambulans vb.) aldığı sağlık hizmetinin sürekliliğinde bilgi ve teknolojinin kullanım düzeyini ölçen model.
- AMAM: Kişiselleştirilmiş tıp yaklaşımlarının kullanım düzeyini ve hastanenin analitik kapasitesini ölçen anket modeli.
- Value Score: Finansal, operasyonel ve klinik karar destek sistemlerinin kullanım düzeyini ve etkinliğini ölçen anket modeli.
- DIAM: Tüm tıbbi görüntülerin ESK ile etkin kullanım düzeyini ölçen anket modeli.
Hastaneler, bu anketler sayesinde ESK’nın etkin ve anlamlı kullanım seviyelerini farklı perspektiflerden ölçebilmekte ve daha iyi bir düzeye erişmek için atacakları adımlara da karar verebilmektedirler.
Tüm anketler, hastaneleri 0 ila 7 arasında derecelendirmektedir. Seviyesi 6 ve 7 çıkan hastaneler isterlerse HIMSS değerlendiricileri tarafından yerinde ziyaret edilerek sertifikalandırılmaktadırlar. Bu sertifikalar 3 yıl geçerli olmakta ve yeniden valide olmayan hastanelerin sertifikaları geçerliliğini yitirmektedir.
Türkiye’deki HIMSS Çalışmaları
Sağlık Bakanlığımız, Sağlıkta Dönüşüm Programı’nın başladığı 2003 yılından itibaren ESK’nın anlamlı kullanımının önemini çok iyi kavradığını gösteren önemli adımlar atmıştır. 2003 yılında neredeyse hiçbir kamu hastanesinde HBYS mevcut değilken HBYS’lerin yaygınlaşması, kapsamlarının genişletilmesi ve kullanım düzeylerinin artırılması için 2010 yılına kadar büyük mesafe kat edilmiş ve hastanelerde HBYS kullanım düzeyi %100’e ulaşmıştır. Ancak HBYS’lerin mevcudiyetinin ve kullanılmasının, ESK’nın hasta güvenliği ve sağlık hizmet kalitesi için de etkin şekilde kullanıldığı anlamına gelmediğini idrak eden Bakanlık, 2013 yılında HIMSS ile temasa geçmiş ve gerekli hazırlıkları tamamlayarak Mayıs 2013’te Ankara Gazi Mustafa Kemal Devlet Hastanesi seviye 6 sertifikası almıştır. Eylül 2013’te yapılan bir çalıştay ile HIMSS EMRAM modeli hakkında bilgilendirme yapan Bakanlık, Kasım 2013’te HIMSS ile 5 yıl geçerli olarak bir iş birliği protokolü imzalamıştır. Bu protokol kapsamında HIMSS’ten yatışlı tedavi hizmeti veren tüm kamu hastanelerinde EMRAM modeline göre en az iki defa anket ile seviye ölçümü yapılması, seviyesi 6 ve 7 çıkan hastaneleri de ziyaret ederek yerinde değerlendirme yapması talep edilmiştir.
HIMSS, Türkiye’deki faaliyetleri için Türkiye’de bir ekip kurmuş ve bu ekip sayesinde hem HIMSS Analitik çalışmalarını hem de HIMSS Konferans etkinliklerini yürütmeye başlamıştır. 2013-15 yıllarında EMRAM modeline göre anket doldurma konusunda 567 hastaneden gelen katılımcılara eğitim verilmiştir. 2013-16 yılları arasında da üç defa HIMSS Konferansı düzenlenmiştir. Aynı dönem içerisinde 15 tane kamu hastanesi seviye 6, 1 hastane de seviye 7 olarak akredite edilmiştir.
Ancak 2017 yılı başında HIMSS Türkiye faaliyetlerini iki ayrı bölüme ayırmıştır. HIMSS Analitik faaliyetlerini yani EMRAM modeline göre anket ile ölçüm yapma, eğitim verme ve validasyon ziyaretlerini yerine getirme vb. çalışmaları için Medipol Üniversitesiyle, etkinlikler için ise daha önceki konferansları düzenleyen ajansla iki ayrı anlaşma yapmıştır.
Medipol Üniversitesi olarak daha önceki EMRAM eğitimlerine benzer iki eğitim düzenledikten sonra fark ettiğimiz ilk husus, EMRAM anket eğitimlerinin beklenen etkiyi oluşturmadığıdır. Anketin doğru doldurulması oldukça önemlidir ve hastanede ESK’nın anlamlı kullanımı için atılacak adımlar için idari bir kararlılık gerekmektedir. Bakanlığın bu konudaki iradesi oldukça sağlam olsa da, başarılı bir değişim yönetimi için hastane yöneticilerinin ESK’nın anlamlı kullanımının faydaları konusunda somut göstergelerle ikna edilmesi gereklidir. Bu nedenle 2017 yılında 25 Mayıs-31 Temmuz 2017 tarihleri arasında 771 hastanenin yöneticilerinin (yaklaşık 2.500 yöneticinin) katıldığı 10 ayrı çalıştay düzenlenmiştir. Sırasıyla İzmir, İstanbul, Ankara, Bursa, Erzurum, Tokat, Kahramanmaraş, Mersin, Afyonkarahisar, Siirt ve Ankara’da düzenlenen bu çalıştaylar, hastanelerimiz için dönüm noktası olmuştur. Daha önce seviye 6 ve 7 olmuş hastanelerimizin yöneticilerinin de kendi tecrübelerini paylaştığı bu çalıştaylarda, hastane yöneticilerimiz kendi hastanelerinin mevcut durumlarının EMRAM seviye 6’ya çok uzak olmadığını ve atacakları adımların zor olmadığını görmüştür. Her çalıştayın ardından, katılım sağlayan hastanelerde ciddi bir gayret ve hızlı bir ilerleme gözlenmiştir. Bu sayede 2017 yılı bitmeden yaklaşık 250 anket dolduruarak 154 hastanenin seviye 6 olduğu yerinde ziyaret ile tescil edilmiştir. Bu çalıştaylar dışında, sürecin önemli bir paydaşı olan HBYS firmaları ile de 9 Haziran 2017’de bir çalıştay düzenlenmiş ve gereksinimler konusunda bilgi paylaşılmıştır. Düzenlenen eğitim ve çalıştaylar Tablo 1’de gösterilmektedir.
Tablo 1: HIMSS Türkiye Tarafından Düzenlenen Çalıştaylar
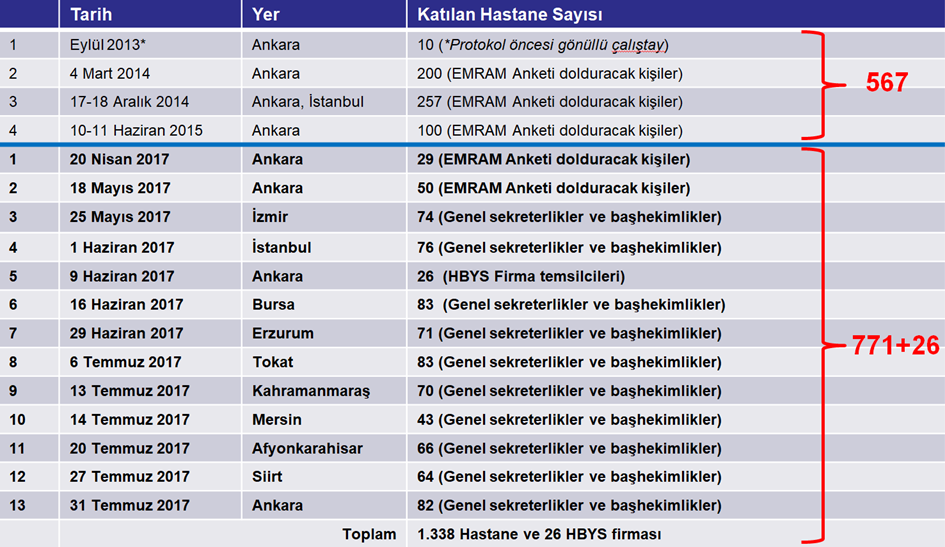
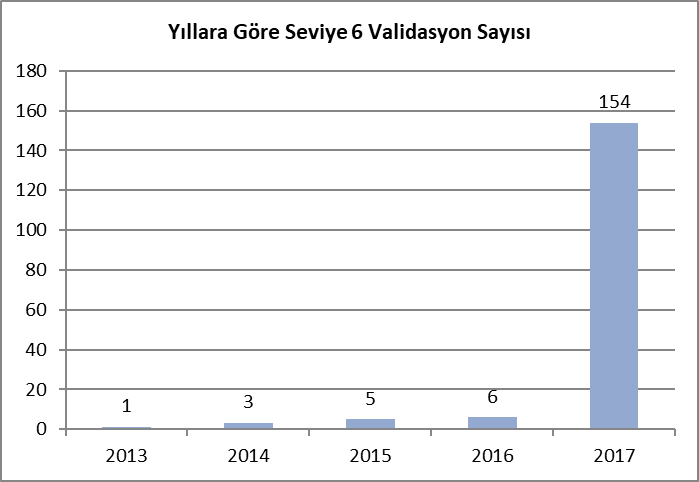
Bu yoğun çalışmada elde edilen başarıda en büyük katkı, şüphesiz kararlı duruşu ile Sağlık Bakanlığımıza, azim ve gayretleri ile hastane yöneticilerimiz ile hastane personelimize ve Medipol Üniversitemizde görev yapan değerli arkadaşlarımıza aittir. Bu başarıyı çarpıcı şekilde ifade edecek bazı göstergelerden bahsedecek olursak örneğin yıllara göre seviye 6 validasyon sayıları aşağıdaki şekilde gösterilmektedir.
Grafik 1: Yıllara göre seviye 6 validasyon sayısı
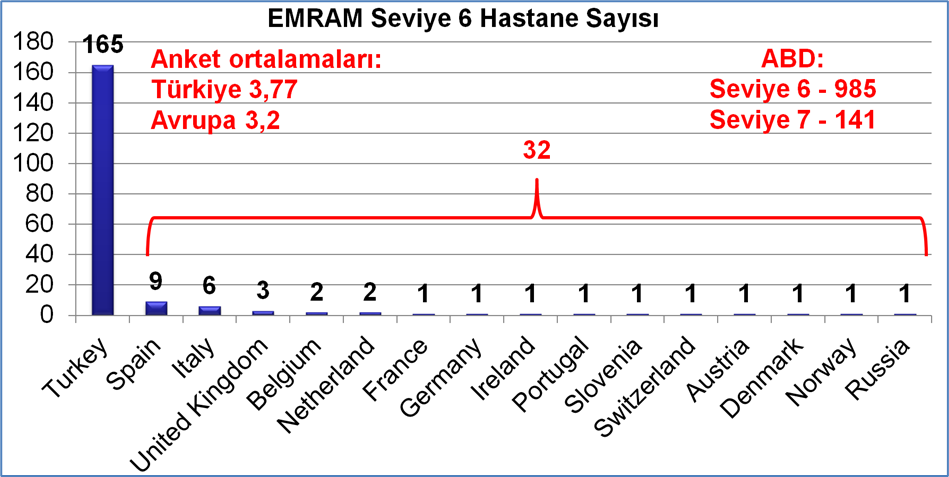
Bakanlığımızın HIMSS ile iş birliğinin temelinde, ESK’nın anlamlı kullanımı konusunda kendi durumunu ölçmenin ve bu bilgiyi politika belirlemede kullanmak istemesinin yanı sıra, kendisini diğer ülkelerle kıyaslamak gibi önemli bir kazanım da yer almaktadır. Bu çerçeveden baktığımızda Türkiye’nin Avrupa’daki toplam seviye 6 hastane sayısını oldukça geride bıraktığı ve seviye 6 hastane sayısı açısından dünyada ABD’den sonra ikinci sıraya yerleştiği görülmektedir (16). (Validasyon sayısı toplamı, halen seviye 6 olan hastane sayısından yüksek olmasının nedeni, bazı hastanelerin validasyonlarının 3 yıllık geçerlilik süresi dolduktan sonra yeniden valide olmalarıdır).
Grafik 2: EMRAM Seviye 6 Hastane Sayısı
2018’de Bizi Neler Bekliyor?
HIMSS EMRAM’daki seviyelerin gereksinimleri 2018 yılı itibarıyla değişmiştir. Yeni standartlara göre düzenlenen anketlerin en geç Nisan 2018 itibarıyla kullanıma sunulması hedeflenmektedir. Hemen ardından 2017’de yapıldığı gibi bölge çalıştaylarının yapılması, bu sayede yeni standartlarla ilgili farkındalığın artırılması ve hazırlıkların koordine edilmesi planlanmaktadır. Dört yıl boyunca ulusal bir kongre havasında geçen HIMSS etkinliği ise bu yıl 40’tan fazla ülkeden delegelerin katılacağı büyük bir etkinlik haline gelmektedir. 25-27 Ekim 2018’de İstanbul’da düzenlenmesi planlanan bu etkinlik, HIMSS Avrasya adını almaktadır (http://himsseurasia.com/). Bu sayede Türkiye, Sağlıkta Dönüşüm Programı ile yakaladığı ivmeyi, bilgi ve teknolojinin sağlığın iyileştirilmesi konusunda attığı adımlarla daha ileri noktaya taşıyacak ve bölge ülkelerine iyi bir model olacaktır. 2017 yılında seviye 6 hazırlıklarına başlamış ve önemli mesafe kat etmiş onlarca hastanemiz, 2018 yılında yeniden anket dolduracak ve yeni kriterlerine göre derecelendirileceklerdir. Anketlere göre seviye 6 çıkan hastanelerimizin yerinde ziyaretleri gerçekleştirilip validasyonları yapılacaktır. 2018 yılı Sağlık Bakanlığının HIMSS ile yaptığı protokolün son yılı. Bu saydığımız çalışmaların başarıyla tamamlanması, en azından bizlere bu 5 yıllık dönemin verimli ve amacına uygun şekilde değerlendirildiğini gösterecek ve bu iş birliğinin devamı için tüm taraflarda sağlam bir irade ortaya koyacaktır.
Kaynaklar
1) J. A. Linder, J. Ma, D. W. Bates, B. Middleton, and R. S. Stafford, “Electronic Health Record Use and the Quality of Ambulatory Care in the United States,” Arch. Intern. Med., vol. 167, no. 13, p. 1400, Jul. 2007.
2) E. G. Poon et al., “Relationship Between Use of Electronic Health Record Features and Health Care Quality: Results of a Statewide Survey,” Med. Care, vol. 48, no. 3, pp. 203–209, 2010.
3) L. Zhou et al., “The Relationship between Electronic Health Record Use and Quality of Care over Time,” J. Am. Med. Informatics Assoc., vol. 16, no. 4, pp. 457–464, 2009.
4) J. C. Crosson, P. A. Ohman-Strickland, D. J. Cohen, E. C. Clark, and B. F. Crabtree, “Typical Electronic Health Record Use in Primary Care Practices and the Quality of Diabetes Care,” Healthc. Financ. Manag. Assoc., vol. 64, no. 2, pp. 54–59, 2010.
5) J. Adler-Milstein, J. Everson, and S.-Y. D. Lee, “EHR Adoption and Hospital Performance: Time-Related Effects,” Health Serv. Res., vol. 50, no. 6, pp. 1751–1771, Dec. 2015.
6) C. D. Meyerhoefer et al., “The Consequences of Electronic Health Record Adoption for Physician Productivity and Birth Outcomes,” ILR Rev., vol. 69, no. 4, pp. 860–889, Aug. 2016.
7) M. E. Johnston, K. B. Langton, R. B. Haynes, and A. Mathieu, “Effects of Computer-based Clinical Decision Support Systems on Clinician Performance and Patient Outcome: A Critical Appraisal of Research,” Ann. Intern. Med., vol. 120, no. 2, p. 135, Jan. 1994.
8) K. Kawamoto, C. a Houlihan, E. A. Balas, and D. F. Lobach, “Improving Clinical Practice Using Clinical Decision Support Systems: A Systematic Review of Trials to Identify Features Critical to Success.,” BMJ, vol. 330, no. March, p. 765, 2005.
9) R. Kaushal, K. G. Shojania, and D. W. Bates, “Effects of Computerized Physician Order Entry and Clinical Decision Support Systems on Medication Safety: A Systematic Review,” Arch. Intern. Med., vol. 163, no. 12, pp. 1409–1416, 2003.
10) W. J. King, N. Paice, J. Rangrej, G. J. Forestell, and R. Swartz, “The Effect of Computerized Physician Order Entry on Medication Errors and Adverse Drug Events in Pediatric Inpatients,” Pediatrics, vol. 112, no. 3, pp. 506–509, 2003.
11) G. J. Kuperman and R. F. Gibson, “Computer Physician Order Entry: Benefits, Costs, and Issues,” Ann. ofInternal Med., vol. 139, pp. 31–39, 2003.
12) R. J. Holden, “Physicians’ Beliefs About Using EMR and CPOE: In Pursuit of a Contextualized Understanding of Health IT Use Behavior,” Int. J. Med. Inform., vol. 79, no. 2, pp. 71–80, Feb. 2010.
13) B. Dean Franklin, P. Donyai, A. Jacklin, N. Barber, and P. B. D Franklin, “The Impact of a Closed-loop Electronic Prescribing and Administration System on Prescribing Errors, Administration Errors and Staff Time: A Before-and-after study,” Qual Saf Heal. Care, vol. 16, pp. 279–284, 2007.
14) W. H. Straub and D. Gur, “The Hidden Costs of Delayed Access to Diagnostic Imaging Information: Impact on PACS implementation,” Am. J. Roentgenol., vol. 155, no. 3, pp. 613–616, 1990.
15) A. K. Jha et al., “Use of Electronic Health Records in US Hospitals,” Th e New Engl. J. o f Med., vol. 360, pp. 1628–1638, 2009.
16) HIMSS, “HIMSS EMRAM Stage 6/7 Community.” [Online]. Available: http://www.himss.eu/communities/himss-emram-stage-6-7-community. (Erişim Tarihi: 11.01.2018).
Yazının PDF versiyonuna ulaşmak için tıklayınız.
SD (Sağlık Düşüncesi ve Tıp Kültürü) Dergisi, Mart-Nisan-Mayıs 2018 tarihli 46. sayıda, sayfa 38-41’de yayımlanmıştır.







